Ілеофеморальний тромбоз
10.01.2019Ілеофеморальний тромбоз – це ураження глибоких вен нижніх кінцівок, пов’язане з блокадою кровотоку тромботическими масами на рівні клубово-стегнового сегмента. Оклюзія судини порушує венозну гемодинаміку, що проявляється лихоманкою, набряком м’яких тканин, болем, зміною шкірної забарвлення на стороні закупорки. В діагностиці враховують клінічні дані, результати біохімічного аналізу крові (маркери тромбоутворення, коагулограма), УЗДС судин і флебографії. Лікувальна програма включає консервативну корекцію (медикаментозну, компресійну терапію) і ендоваскулярні втручання.
Причини
Виникнення хвороби провокується цілою низкою чинників, які запускають утворення внутрішньосудинних тромбів. Патологічні передумови відомі як тріада Вірхова – уповільнення кровотоку (стаз), зміна реологічних властивостей крові (гіперкоагуляція), травма судинної стінки. Поразка ілеофеморальний сегмента виникає під впливом різних причин:
- Пошкодження ендотелію. Імовірність тромбозу зростає при інвазивних втручань (катетеризації судин), операціях (на великих суглобах, органах черевної порожнини і малого таза), переломах. Шкідлива дія надають внутрішньосудинні пристрої (стенти, фільтри, штучні клапани), деякі біохімічні порушення (гипергомоцистеинемия).
- Тривала адинамія. Флеботромбози часто виникають унаслідок тривалого знерухомлення нижніх кінцівок на тлі іммобілізації, наркозу з міорелаксантами, паралічу, суворого постільного режиму. Подібний механізм задіюється при затяжних авіаперельотах, автомобільних поїздках.
- Перешкоди кровотоку. Уповільнення гемодинаміки в клубових судинах виникає через вроджених і набутих перешкод механічного характеру (перегородки, спайки). Екстравазальний (зовнішні) передумови для стаза реалізуються при синдромі Мей-Турнера (переривання порожнистої вени), здавленні пухлинами.
- Тромбофілії. Схильність до тромбоутворення обумовлена низкою спадкових аномалій коагуляционной системи (дефіцитом протеїнів C і S, патологічним плазміногеном, недостатністю антитромбіну). З придбаних тромбофілії важлива роль відводиться антифосфоліпідний синдром, дісфібріногенеміі.
Частота тромботичних порушень істотно зростає в третьому триместрі вагітності і на першому тижні післяпологового періоду. Вони зустрічаються при злоякісних пухлинах, серцево-судинної патології (інфаркт міокарда, інсультах, серцевої декомпенсації), нефротичному синдромі та інших захворюваннях.
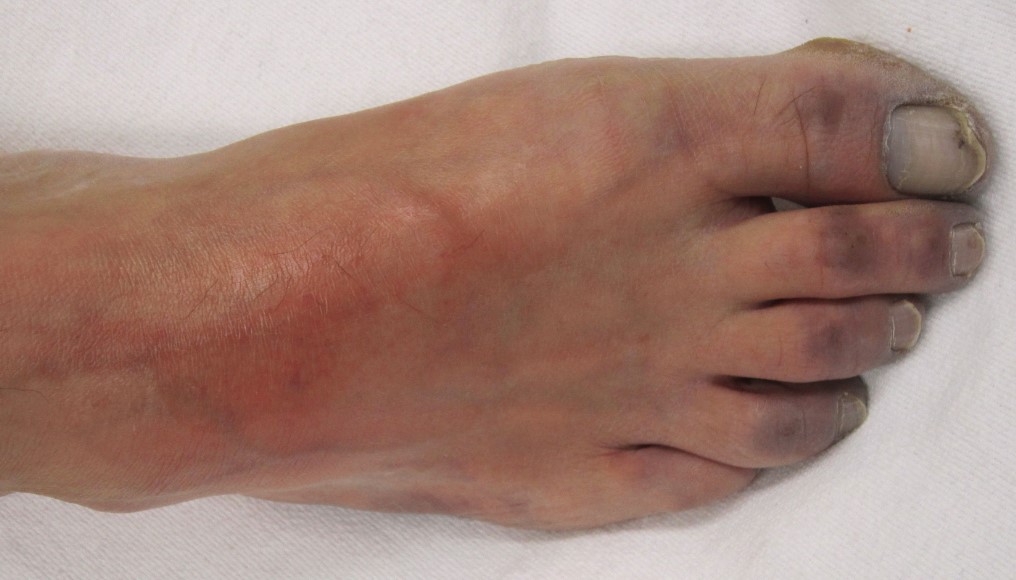
Ілеофеморальний тромбоз – симптоми
На виникнення ілеофеморальний тромбозу також впливають вік старше 40 років, куріння, надлишкова маса тіла, прийом деяких медикаментів (оральних контрацептивів, хіміопрепаратів). Зазвичай захворювання розвивається при поєднанні декількох причин і факторів ризику.
Венозний застій сприяє збільшенню кількості активованих факторів згортання, гіпоксії ендотелію, накопичення тромботического матеріалу. Пошкодження стінки супроводжується виробленням цитокінів і стимуляцією агрегації тромбоцитів. Оголення субендотеліального шару лише посилює цей процес, сприяючи адгезії кров’яних пластинок і активації коагуляційного каскаду. Освіта згустку прискорюється тромбопластином, що надходять з пошкоджених тканин.
Флеботромбоз характеризується постійно наростаючою обструкцією судинного просвіту, що лише підсилює виразність стаза. Ламінарний кровотік змінюється турбулентним, кількість коагуляційних факторів наростає. Подальший розвиток ілеофеморальний тромбозу може йти кількома шляхами: спонтанний лізис патологічних мас, поширення в проксимальному або дистальному напрямках, відрив і емболізація, організація з формуванням стійкої оклюзії, часткова реканализация.
Класифікація
Закупорка ілеофеморальний сегмента входить в структуру тромбозів глибоких вен нижньої кінцівки, будучи їх центральним (проксимальним) типом. Відповідно до класифікації, найбільш поширеною в клінічній флебології, існує кілька різновидів тромбів за характером їх прикріплення:
- Флотірующій (коливається). Характеризується наявністю лише однієї точки фіксації до стінки судини. Залежно від довжини, він буває сегментарним і поширеним з флотірующей верхівкою. Найбільш небезпечний з точки зору емболізації.
- Пристінковий. Тромб щільно прикріплений до венозної стінки. Обтурирует просвіт ілеофеморальний сегмента в повному обсязі (велика частина залишається вільною).
- Оклюзивний. Практично повністю перекриває кровотік в венозному руслі. Є наслідком прогресування пристінкового згустку. Обидва останніх виду вважаються неемболоопаснимі.
Тромботичний процес буває низхідним, висхідним чи що поширюється в обох напрямках. З’являючись в незмінених венах, він є первинним, а при повторному розвитку хвороба носить рецидивуючий характер. Зазвичай спостерігається лівобічний флеботромбоз – правий клубово-стегновий ділянку уражається в три рази рідше.
Виходячи з клінічної картини, ілеофеморальний тромбози бувають симптомними і безсимптомними. Маніфестних варіанти проходять дві стадії – компенсації і декомпенсації. З урахуванням можливих наслідків, зустрічаються неускладнені та ускладнені форми. За клінічними критеріями визначають і ступінь ризику тромбоемболій (висока, помірна, низька).
Симптоми ілеофеморальний тромбозу
Первинний процес у багатьох випадках протікає приховано і безсимптомно, поки не відбудеться гемодинамічно значимій оклюзії стегнової-клубового сегмента, поширення на значному протязі або відриву флотірующего згустку. Захворювання починається з продромальной стадії, коли ще немає вираженого порушення венозного кровотоку. У цю фазу особливо велика небезпека емболії, що обумовлено слабкою фіксацією згустку при збереженні гемодинаміці.
На ранньому етапі клінічна картина обмежується лише лихоманкою (без зв’язку з іншими причинами) і больовим синдромом. Підвищення температури іноді стає єдиною ознакою латентного тромбозу. Болі охоплюють попереково-крижовий область, нижні відділи живота і кінцівку на ураженій стороні. Спочатку вони локалізуються близько пахової складки і носять виражений характер, але в міру поширення процесу опускаються в дистальні ділянки. Лихоманку і болю пов’язують із запальними явищами (флебитом і періфлебіти), венозної гіпертензією.
Тромбоз – причини, симптоми, види
На стадії виражених клінічних проявів пацієнтів турбують інтенсивні болі по передневнутренней поверхні стегна, в литкових м’язах, паховій зоні. Уражена кінцівка збільшується в об’ємі з поширенням набряку від стопи до сідниці (іноді з переходом на статеві органи і передню черевну стінку). Шкіра в результаті венозного застою набуває блідо-ціанотичний забарвлення, стає напруженою. Відчувається важкість і розпирання в нозі. Кінцівка тепла на дотик, щільна, з хворобливими тяжами в паховій і стегнової зонах. Через 3-4 дні набряклість зменшується, стає видно посилений малюнок підшкірних судин.
Ускладнення
Найбільш грізним і частим ускладненням ілеофеморальний тромбозу виступає тромбоемболія легеневої артерії (ТЕЛА) – зустрічаючись в 60 випадках на 100 тис. Населення, для 15-20% пацієнтів вона стає фатальною. Тривожні симптоми можуть виникати ще на ранніх етапах як єдиний прояв флеботромбоза. Неемболоопасние форми ведуть до прогресуючої венозної недостатності і розвитку посттромбофлебітичній хвороби.
До ускладненого перебігу патології відносять білу і синю флегмазія. Перша обумовлена вираженим набряком і здавленням шкірних капілярів (синдром білих нижніх кінцівок). Синя больова флегмазія, хоча і має зворотний розвиток, але в ряді випадків стає джерелом надзвичайно небезпечного стану – венозної гангрени з некротичними змінами в тканинах і ознаками циркуляторної недостатності (гіповолемічного шоку).
Діагностика
Ілеофеморальний тромбоз виявляють, спираючись на анамнестичні дані (скарги, фактори ризику, історію розвитку хвороби) і результати фізикального обстеження пацієнта. Для уточнення діагнозу і визначення локалізації згустку необхідні лабораторно-інструментальні методи:
- Біохімічний аналіз крові. Внутрішньосудинне тромбоутворення підтверджують за допомогою експрес-тестів, досліджуючи рівень D-димера, продуктів деградації фібрину, розчинних фібрин-мономірних комплексів (РФМК). Стан системи згортання аналізують по коагулограмме (протромбіновий, тромбіновий, активований частковий тромбопластиновий час, фібриноген).
- УЗДС венозної системи. Дуплекснеангіосканування дозволяє візуалізувати внутрішню структуру уражених ділянок, оцінити кровоток, характеристики тромбів. Діагноз підтверджується при виявленні ехопозітівних мас, збільшення діаметра судин, відсутності реакції на компресію датчиком.
- Флебографія залучених зон. Рентгенконтрастний флебографию використовують для виявлення флотирующих згустків, коли їх верхівка погано візуалізується при УЗДС. До важливих ознаками гострого тромбозу відносять феномен ампутації магістральних вен, наявність в просвіті дефектів наповнення, розширення дистальних ділянок, уповільнене виведення контрасту.
Замість традиційного рентгенологічного дослідження, може використовуватися КТ-флебографія, що надає тривимірне зображення судинної системи. У складних випадках оцінити гемодинамічні параметри допомагає радиоизотопная сцинтиграфія, а досліджувати венозний наповнення при навантаженні і в спокої – плетизмография. Іноді проводиться флеботонометрія, що дозволяє виміряти тиск в судинах і визначити функцію клапанів.
Захворювання вен нижніх кінцівок
Пацієнти з підозрою на ілеофеморальний флеботромбоз потребують допомоги судинного хірурга або флеболога. Консультація гематолога і генетика необхідна при підозрі на спадкові тромбофілії, вагітним жінкам потрібно висновок гінеколога. Диференціальну діагностику проводять з набряками при лімфостаз, недостатності кровообігу, травмах, прееклампсії у вагітних. Потрібно виключити артеріальні тромбози, анаеробну інфекцію, синдром тривалого роздавлювання тканин.
Лікування ілеофеморальний тромбозу
Гострий тромбоз є показанням для госпіталізації в хірургічний стаціонар. Лікування переслідує кілька завдань: запобігти прогресуванню процесу і розвиток ускладнень, відновити прохідність уражених ділянок, мінімізувати ризик рецидиву. Для цього використовуються такі методи:
- Медикаментозна корекція. Розчинити сформувався згусток допомагають тромболітики (стрептокіназа, целіаза, альтеплаза), подальше поширення процесу запобігають антикоагулянти (нефракціонований гепарин і низькомолекулярні варіанти, варфарин). Для поліпшення реологічних параметрів крові призначають дезагреганти (ацетилсаліцилову кислоту, дипіридамол, пентоксифілін), місцево застосовують мазі з гепарином та нестероїдними протизапальними засобами.
- Компресійна терапія. У структурі консервативних заходів окреме місце займають заходи щодо поліпшення відтоку крові і лімфи. Компресійна терапія передбачає еластичне бинтування кінцівки і носіння спеціального одягу (панчіх, гольфів, колгот). У поєднанні з постільною режимом і постуральним дренажем (піднесеним становищем кінцівки) це дозволяє знизити венозну гіпертензію.
- Ендоваскулярна хірургія. Операції внутрішньосудинного доступу спрямовані на запобігання емболізації і відновлення прохідності тромбірованних ділянок. Серед ендоваскулярних технологій застосовують регіонарний селективний тромболізис, імплантацію кава-фільтрів. При важких формах патології з ризиком гангрени виконують екстрену тромбектомію (в перші 3-4 діб хвороби). Як радикального рішення при високій ймовірності ТЕЛА і неможливості установки кава-фільтра може виконуватися пликация (рідкісне прошивання) порожнистої вени на ділянці нижче відходження ниркових гілок.
Прогноз і профілактика
Відсутність лікування в 20% випадків веде до розвитку ТЕЛА, але за рахунок активної антикоагулянтної терапії вдається знизити смертність в 5-10 разів. Протягом 5 років після терапії у чверті пацієнтів спостерігається рецидив ілеофеморальний тромбозу. Переважна більшість постраждалих потребує медико-соціальну експертизу працездатності з встановленням групи інвалідності. Первинна профілактика хвороби доцільна при високому ризику тромбоутворення. Вона включає попередження травматизму, підтримання достатнього рівня фізичної активності, лікування фонової патології, застосування НМГ і компресійного трикотажу.
Читати по темі: Гнійний лімфаденіт