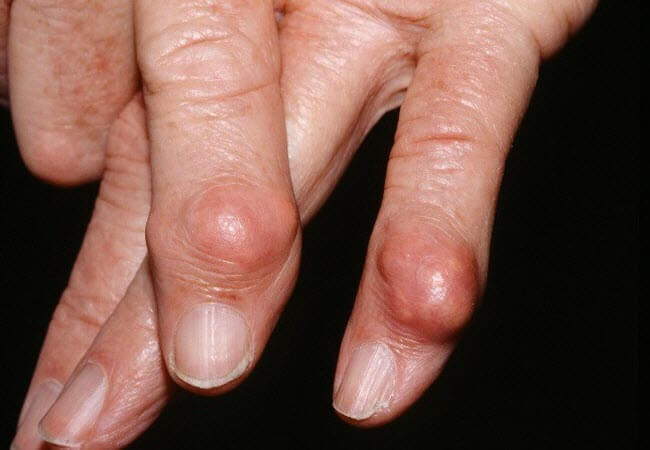
Гнійний лімфаденіт
10.01.2019Гнійний лімфаденіт – це форма гострого запалення лімфатичних вузлів неспецифічної або специфічної етіології, що супроводжується утворенням гнійного ексудату. Характеризується збільшенням, ущільненням, хворобливістю ураженої області, почервонінням шкіри, появою симптому флуктуації, лихоманкою і іншими ознаками інтоксикації організму. Діагностика здійснюється за допомогою клінічного обстеження, лабораторних та інструментальних методик (УЗДГ, КТ лімфовузлів, пункція). Лікування комплексне – хірургічне розтин і санація вогнища, медикаментозна терапія, фізіопроцедури.
Причини
Найбільш значущим збудником (94% випадків) є стафілокок (золотистий, епідермальний) – у вигляді монокультури або в поєднанні зі стрептококами, кишковою паличкою, анаеробами. Етіологічна характеристика хвороби постійно змінюється, що пов’язано з появою нових штамів, наростанням резистентності до антибіотиків. Більш детальне дослідження вмісту лімфовузлів дозволяє виявити віруси (Епштейна-Барр, цитомегаловірус), хламідії. Специфічні варіанти протікають за участю мікобактерій, блідої трепонеми, токсоплазми, грибкової флори.
Гнійний лімфаденіт практично завжди має вторинний характер, виникаючи в результаті поширення інфекційних агентів з первинного вогнища по лімфатичних або кровоносних судинах. Джерелом запальної реакції виступають патологічні стани різної локалізації:
- Інфекції зубочелюстного апарату. На частку одонтогенних порушень, як найбільш частого етіологічного фактора, доводиться 47% неспецифічних форм патології. У стоматологічній практиці поразку підщелепної і підборіддя зони служить результатом альвеолита, періодонтиту, періоститу і остеомієліту щелепи.
- Захворювання ЛОР-органів. Є другою за частотою причиною – тонзилогенного і отогенний процесам відводиться чверть випадків. Шийні і підщелепні лімфовузли запалюються у пацієнтів з ангіною (лакунарной, що ускладнилася паратонзілліта, навкологлотковим абсцесом), фарингіт, аденоідітом. Абсцедуючі станами також супроводжуються середній отит, мастоїдит, гострі синусити.
- Патологія шкіри та м’яких тканин. У дерматології лімфаденіт виникає як результат мікробної екземи, пиодермий (фурункула, карбункула, ектіми), інфільтративно-нагноительной трихофитии, пики. Хірурги стикаються з гнійним ураженням вузлів при інфікованих ранах, абсцесах і флегмонах, панариції. Така реакція характерна для тромбофлебіту, остеомієліту (якщо відбувається прорив гною з утворенням свищів).
- Хвороби сечостатевого тракту. Гнійний паховий лімфаденіт найчастіше свідчить про хвороби, що передаються статевим шляхом. Входить в симптоматику запальної патології органів малого тазу (хламідіоз, уреаплазмоз, гонорея), геніталій і шкіри промежини (вульвіт, баланіт, герпес).
У дітей простежується зв’язок гнійного запалення з ГРВІ, скарлатина, мононуклеоз. У низки пацієнтів причиною стає специфічна інфекція: туберкульоз, сифіліс, токсоплазмоз. Лімфовузли уражаються на тлі туляремії, чуми, актиномикоза і ряду інших хвороб. У порівнянні з інфекційними, роль травматичних факторів незначна – якщо мікроби проникають безпосередньо в вузол через відкриту рану, то констатують первинний лімфаденіт. Ризик абсцедирования зростає у осіб з ослабленим загальної реактивності організму (переохолодження, часті і тривалі стреси, імунодефіцити, хронічні захворювання).
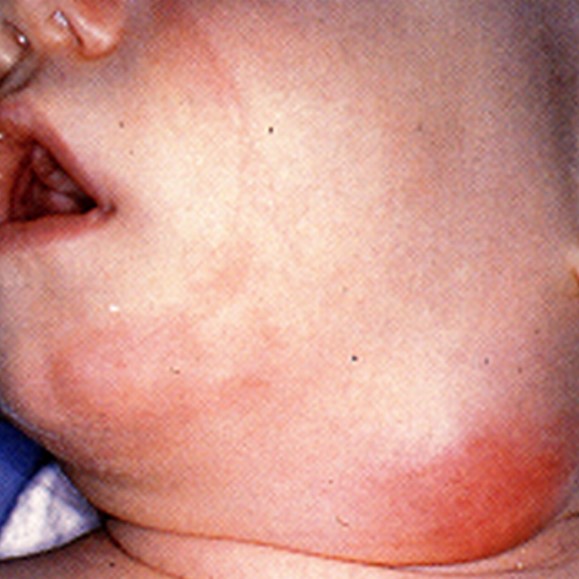
Лімфаденіт. Причини, симптоми
Запалення є свідченням бар’єрної (захисної) функції вузлів. Спочатку процес має реактивний або серозний характер, супроводжуючись набряком, полнокровием судин, затримкою лімфи. Подальший розвиток інфекції призводить до проникнення збудника в лімфоїдні структури. Спостерігається проліферація клітинних елементів: збільшується кількість лімфоцитів (в основному незрілих), нейтрофілів і макрофагів. Мікроби і екзотоксини стимулюють хемотаксис лейкоцитів і їх загибель (в тому числі при фагоцитозі), що супроводжується утворенням гною. Зазвичай морфологічні зміни обмежені капсулою, але існує ризик деструктивних форм з залученням навколишніх ділянок під впливом протеолітичних ферментів.
Класифікація
Класифікація гострого гнійного лімфаденіту, використовувана в практичній хірургії, покликана відобразити характер патологічного стану в клінічному діагнозі. Щоб отримати вичерпну інформацію про зміни, що відбуваються, враховують такі критерії:
- Етіологію. За походженням виділяють вторинний (інфекційний) і первинний (травматичний) процес. Мікробні форми, в свою чергу, бувають неспецифічними і специфічними. Останні представлені туберкульозними, сифилитическими, грибковими варіантами.
- Шлях проникнення. Залежно від місця розташування інфекційного вогнища лімфаденіти поділяються на одонтогенні (результат поразки зубощелепної системи) і неодонтогенні. До останніх відносять стоматогенний, Отогенні, тонзилогенного, риногенні, дерматогенні (вражаючі відповідно слизову ротової порожнини, вухо, мигдалини, ніс, шкірні покриви).
- Поширеність. З урахуванням поширення гнійний лімфаденіт буває ізольованим (локальним), регіонарним (задіяно кілька вузлів в одній або суміжних областях) і генералізований (уражається 3 і більше груп). Патологічний стан може охоплювати різні зони: шийну, підщелепні, пахвову, пахову і ін.
- Ступінь збільшення лімфовузлів. Оцінюючи запальну реакцію лімфоїдних утворень, прийнято виділяти кілька ступенів їх збільшення: від 0,5 до 1,5 см в діаметрі (перша); 1,5-2,5 см (друга); до 3,5 см і більше (третя).
Захворювання проходить кілька клініко-морфологічних стадій розвитку. Спочатку виникає просте (серозний) лімфаденіт, потім запалення набуває гнійний характер (абсцедирующий). Без адекватного лікування розвивається аденофлегмона.
Симптоми гнійного лімфаденіту
Гнійний процес є продовженням серозного, що спостерігається при зниженні резистентності організму, несвоєчасному зверненні, запізнілої діагностики або неправильно підібраного терапії. Захворювання проявляється порушенням загального самопочуття з підвищенням температури до фебрильних цифр (39 ° С), ознобом, нездужанням, ломота в тілі, зниженням апетиту. Про інтоксикації у дитини також свідчать блідість, сухість шкіри і слизових оболонок, млявість, адинамія, порушення сну.
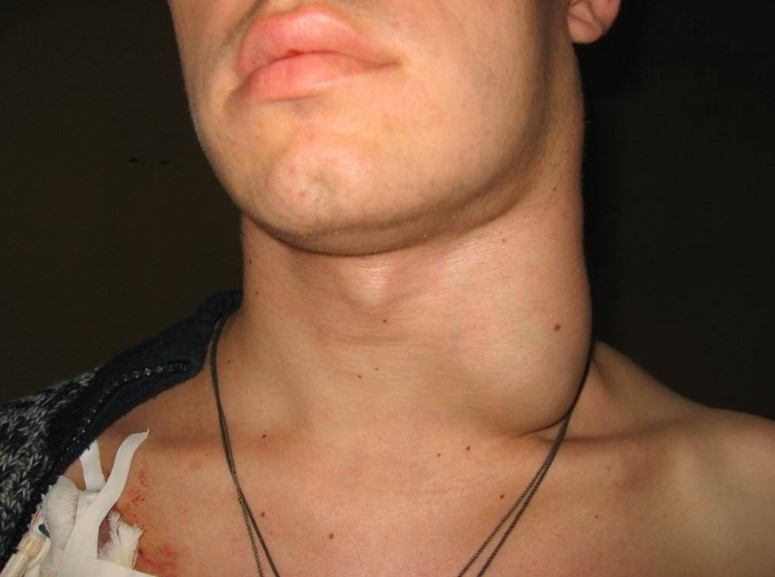
Лімфаденіт: лікування в домашніх умовах
Огляд ураженої ділянки виявляє припухлість без чітких меж, що приводить до видимої асиметрії. Шкіра над запаленим вогнищем гіперемована, напружена, не збирається в складку. Пальпаторно вузли болючі, набувають плотноеластіческую консистенцію, стають обмежено рухомими через периаденита. Розплавлення тканин (абсцедирование) визначають по феномену флуктуації в центрі припухлості – коливання ексудату при толчкообразних рухах. З шкірою і навколишніми тканинами лімфовузли зазвичай не згуртовуються.
У ряді випадків серед локальних змін вдається виявити і ознаки запального ураження лімфатичних судин (лимфангита). Тоді можна помітити, що до збільшеного вузла від вхідних воріт інфекції йде щільний болючий тяж, який визначається зовні за лінійним почервоніння (вузькій смузі на шкірі). Активна запальна реакція в зоні первинних порушень доповнює клінічну картину низкою супутніх симптомів (з боку порожнини рота, горла, урогенітального тракту та ін.).
Ускладнення
Якщо гостре запалення вчасно не перервати, то відбувається розплавлення капсули з проривом гною в навколишню клітковину. У цьому випадку спостерігається розлитої процес, званий Аденофлегмона. Локалізація в шийної області супроводжується бурхливою течією з швидким розповсюдженням гною по межфасціальним просторів. Прорив ексудату в інші анатомічні зони (органи, порожнини) призводить до утворення свищів, абсцесів, медіастиніту. Інфекція може перейти на венозні судини (тромбофлебіт) або проникнути в кровотік з розвитком септикопіємії.
Діагностика
Попередній діагноз встановлюється на підставі клінічних даних – опитування (скарги, анамнез хвороби), огляду та пальпації лімфоїдних утворень. Фізикальному обстеженню підлягає і область ймовірного розташування первинної інфекції. Для уточнення причини і характеру порушень необхідний комплекс лабораторно-інструментальних методів:
- Загальний аналіз крові. Спільними ознаками, що свідчать про запальні зміни в організмі, виступають лейкоцитоз і підвищення ШОЕ. За їх рівню і іншими показниками (зсув лейкоцитарної формули вліво, токсична зернистість гранулоцитів) можна судити про вираженість інфекційних розладів. Бактеріальна патологія, за результатами клінічного аналізу крові, проявляється нейтрофільозом, а вірусна – лімфомоноцитозом.
- Ультрасонографія. УЗД лімфовузлів дає можливість визначити розміри, форму, структуру, контури, глибину залягання, взаємовідношення з прилеглими тканинами, наявність ускладнень. Згідно ультразвукової допплерометрії, гнійний лімфаденіт супроводжується збільшенням розмірів, ущільненням і потовщенням капсули вузлів, неоднорідністю структури з анехогеннимі ділянками, наявністю зон з повною відсутністю кровотоку.
Гострий лімфаденіт
- КТ уражених зон. Є найбільш точним методом візуалізації в клінічній практиці. Комп’ютерна томографія дозволяє уточнити розміри, розташування запалених структур, наявність абсцедування, поширення гною. Визначає первинні зміни в легенях та інших органах.
- Пункція лімфовузлів. Виявлення ознак абсцедування обумовлює необхідність діагностичної пункції лімфовузлів. Отриманий ексудат підлягає мікроскопічному і бактеріологічному дослідженню з визначенням чутливості до протимікробних препаратів. Для виключення специфічних порушень шматочок тканини, взятий шляхом пункційної або тонкоголкової біопсії, направляють на гістологічний аналіз.
Для більш детального дослідження призначають УЗДГ лімфатичних судин, лімфографія, лімфосцінтіграфіі. Діагностика гнійних лімфаденітів, викликаних специфічної флорою, вимагає використання додаткових методик. Туберкульозну інфекцію підтверджують туберкуліновими пробами (Манту, Коха, Пірке), а сифіліс – серологічними реакціями (RW, РМП, ІФА, РПГА, РІБТ).
Діагностику здійснює гнійний хірург із залученням лікарів суміжних спеціальностей. З огляду на локалізацію первинного процесу, може знадобитися консультація стоматолога, отоларинголога, дерматолога та ін. При підозрі на специфічну етіологію пацієнту варто відвідати інфекціоніста, фтизіатра, венеролога. Диференціальну діагностику проводять з хронічними формами, лімфаденопатія при лімфолейкозі і лімфогранулематозі, метастазами злоякісних пухлин. Повинні виключатися нагноившаяся атерома, абсцеси і флегмона.
Лікування гнійного лімфаденіту
Ефективне лікування досягається лише при комплексному впливі на патологію із застосуванням хірургічних і консервативних методів. Абсцедування або наявність аденофлегмони є показанням для розтину вогнища, евакуації гною, промивання і дренування рани. Некротизовані тканини і зруйновані вузли видаляють. Операція виконується лікарем-хірургом в умовах стаціонару під місцевою анестезією.
В післяопераційному періоді пацієнту необхідний постільний режим з обмеженням рухів в ураженій ділянці і легкозасвоюваній дієтою. Призначають антибактеріальну і дезінтоксикаційну терапію, нестероїдні протизапальні, десенсибілізуючі засоби.
Проводять перев’язки з гіперосмолярними і протимікробними мазями, обробляють шкіру антисептиками. Відновлювальний період передбачає використання деяких фізіопроцедур (УВЧ, електрофорезу, гальвано- і магнітотерапії).
Прогноз і профілактика
Своєчасна і комплексна корекція абсцедуючої лімфаденіту робить прогноз сприятливим – настає повне одужання з відновленням функції ураженого сегмента. Запобігти розвитку гнійного лімфаденіту вдається при активному лікуванні серозного запалення, що вберігає від подальшого поширення процесу і ускладнень. Заходи первинної профілактики включають санацію хронічних вогнищ інфекції (карієс, тонзиліт), раціональну терапію гострих станів, попередження травматизму, ведення здорового способу життя.
Читати по темі: Фурункул