Пролежень
27.12.2018Пролежень – некроз м’яких тканин, що виникає внаслідок порушення їх харчування та тривалого тиску на певну область тіла. Розвитку пролежнів сприяє обмежена рухливість хворого, недостатній догляд, а також порушення чутливості і трофіки. Пролежні зазвичай виникають в місцях прилягання кісткових виступів до шкіри (крижі, п’яти, лопатки і т. д.). Поразка може бути як поверхневим, так і глибоким (з омертвінням м’язів і сухожиль). Тактика лікування пролежня залежить від глибини і стадії некрозу. При поверхневих пролежнях виконуються перев’язки, при глибоких необхідно висічення омертвілих тканин. Лікування являє собою тривалу, складну задачу, тому в процесі догляду за хворими особлива увага повинна приділятися профілактичним заходам з попередження розвитку пролежнів.
Класифікація
У сучасній травматології та хірургії найбільшою популярністю користується класифікація пролежнів з урахуванням ступеня тяжкості:
- I стадія пролежня. Цілісність шкірних покривів не порушена. Відзначається почервоніння, цианотичность або червоний відтінок шкіри. Шкіра може виглядати роздратованою. Іноді пацієнти скаржаться на хворобливість або підвищену чутливість в області формується пролежня.
- II стадія пролежня. Є поверхнева рана з ушкодженням епідермісу і частини дерми. Пролежень може являти собою міхур з рідиною або червоно-рожеву, отечную, що нагадує виразку рану.
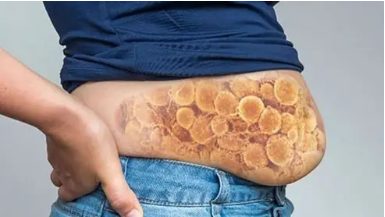
- III стадія пролежня. Некроз поширюється на всю глибину дерми і захоплює підшкірна жирова клітковина. При цьому фасція і підлягають органи і тканини залишаються інтактними. Візуально виявляється пролежень у вигляді кратерообразной рани з дном з жовтуватою омертвілої тканини.
- IV стадія пролежня. Великий, глибокий пролежень. Некротичні процеси поширюються на сухожилля, м’язи і кістки, які можуть вистояти в рані. Дно пролежня заповнене омертвілої темною тканиною.
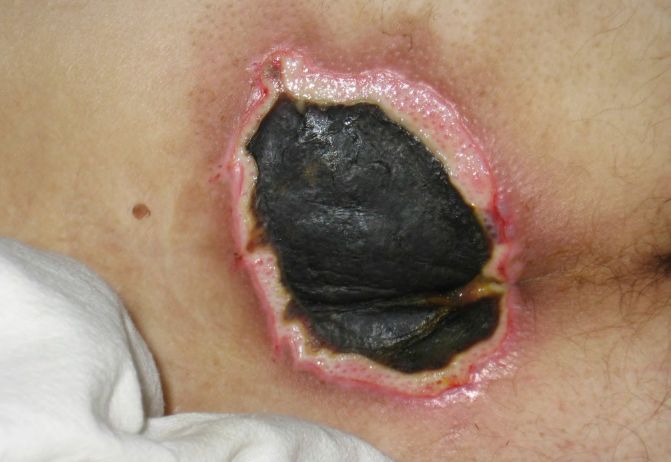
Пролежні у дітей
Крім того, існує класифікація пролежнів з урахуванням розміру ураження: невеликий пролежень (діаметром до 5 см), середній пролежень (від 5 до 10 см), великий пролежень (від 10 до 15 см) і гігантський пролежень (більше 15 см). Окремо виділяють свищевую форму пролежнів, при якій в м’яких тканинах є велика порожнину, сполучена з зовнішнім середовищем через невеликий отвір на шкірі (свищ). Порожнина може перебувати на значній відстані від ранки. При цьому виділення «проходить» через Свіщевої хід, нерідко – вигнутий, тонкий і звивистий. При свищевой формі пролежнів часто спостерігається остеомієліт підлягає кістки.
Причини
Основною причиною виникнення пролежня є здавлення тканин між кісткою і знаходиться зовні твердою поверхнею. М’які тканини здавлюються між кісткою і ліжком або кісткою і інвалідним кріслом, що призводить до порушення кровообігу в дрібних судинах. До клітинам здавленої області перестає надходити кисень і поживні речовини, в результаті ділянку тканини мертвіє і гине.
Додатковими причинами пошкодження шкіри в типових місцях утворення пролежнів стають тертя і ковзання. Тертя про простирадла або одяг виникає, коли пацієнт самостійно змінює позу, або його перевертають або пересаджують члени сім’ї або мед. працівники. Ковзанню сприяє занадто високий підйом головного кінця ліжка, при якому пацієнт зісковзує вниз, а також спроба втриматися в сидячому або напівсидячому положенні без належної опори. До групи ризику виникнення пролежнів можна адресувати люди з обмеженими фізичними можливостями, яка може виникнути внаслідок:
- Оперативних втручань.
- Захворювань або травм, при яких необхідний постільний режим або використання інвалідного
- крісла.
- Паралічів.
- Коми.
- Седації.
- Слабкості і загального поганого самопочуття.
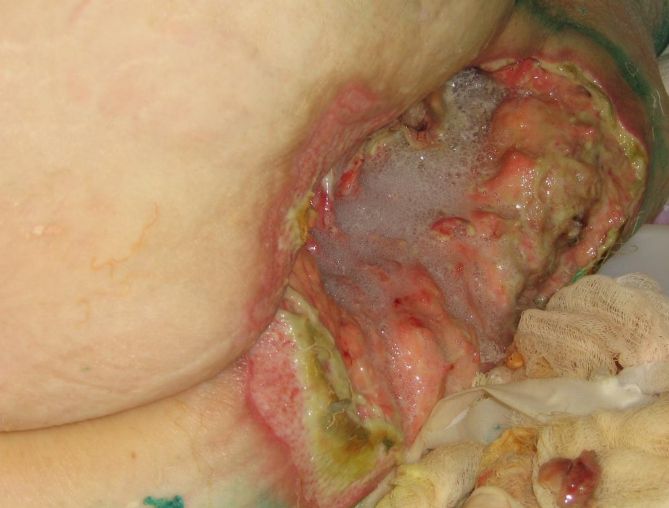
Пролежень – що це?
До числа інших факторів, що підвищують ризик виникнення пролежнів, відносяться:
- Погіршення чутливості внаслідок неврологічних захворювань, пошкоджень спинного мозку і т. д. При таких станах пацієнти не відчувають болю і дискомфорту, які свідчать про здавленні м’яких тканин. Пролежні у пацієнтів з паралічами схильні до затяжного, наполегливій течією і можуть виникати навіть у нетипових місцях (наприклад, внаслідок тиску краю взуття).
- Похилий вік. З віком шкіра стає тонкою, стає тоншою, сухий і менш еластичною. Її відновлювальні здатності зменшуються, а ймовірність розвитку пролежнів збільшується.
- Погане харчування і недолік рідини. Через брак рідини і поживних речовин стан шкіри порушується, що створює передумови для виникнення пролежнів.
- Втрата ваги і м’язова атрофія. М’язи і жирова тканина є природними прошарками між кістковими виступами і шкірою. При їх зменшенні шкіра при тиску піддається збільшеним навантаженням. Тому пролежні часто утворюються у виснажених хворих.
- Занадто вологий або занадто суха шкіра. Шкіра стає сухою при підвищенні температури, а вологою – при посиленому потовиділенні, яке може бути обумовлено як хворобою, так і надмірним перегрівом хворого (занадто теплу ковдру, занадто висока температура в приміщенні).
- Нетримання сечі або калу. У пацієнтів, які не контролюють свій сечовий міхур, шкіра часто буває вологою, що робить її більш вразливою до утворення пролежнів. А бактерії, присутні в калових масах, можуть сприяти інфікуванню пролежнів і ставати причиною розвитку важких місцевих ускладнень.
- Захворювання, що викликають порушення кровообігу (цукровий діабет, облітеруючий ендартеріїт, гостра оклюзія судин, облітеруючий атеросклероз).
- М’язові спазми. При мимовільних рухах шкіра постійно страждає від тертя об простирадла, одяг та інші поверхні.
- Порушення свідомості. Пацієнти не можуть адекватно оцінювати свій стан і утримуватися від дій, що провокують утворення пролежнів або виконувати дії, що перешкоджають їх появі.
- Куріння. Нікотин звужує судини, що призводить до погіршення кровопостачання. Крім того, курці страждають від хронічної нестачі кисню. Все це стає причиною погіршення і уповільнення процесів загоєння будь-яких ран, в тому числі – і пролежнів.
Локалізація
У пацієнтів, що лежать на спині, пролежні найчастіше розвиваються в області крижів. Можливо також утворення пролежнів в області лопаток, п’ят і потилиці. При положенні в ліжку на боці пролежні виникають в області великого вертіла стегнової кістки, вушних раковин, скронь, зовнішньої поверхні плеча, коліна і гомілковостопного суглоба. Якщо хворий лежить на животі, пролежень може утворитися в області крил клубових кісток і по передній поверхні колінних суглобів. У людей, що користуються інвалідним кріслом, пролежні найбільш часто виникають в області крижів, сідниць, хребта, лопаток, а також задньої поверхні рук і ніг – в місцях, де кінцівки спираються об крісло.
Діагностика
Діагноз пролежня виставляється на підставі типової клінічної картини і локалізації пошкодження. Спеціальні методи діагностики не потрібні. Слід враховувати, що на початкових стадіях пролежні нерідко бувають безболісними або практично безболісними, тому всіх ослаблених, малорухомих пацієнтів необхідно регулярно оглядати, приділяючи особливу увагу «зонами ризику» – місцях прилягання кісткових виступів. При нагноєнні пролежня може знадобитися забір матеріалу для визначення збудника і визначення його стійкості до різних антибіотиків. В окремих випадках необхідна диференціальна діагностика пролежня з раком шкіри. Діагноз уточнюється на підставі біопсії.
Ускладнення
Найважчим ускладненням пролежня є сепсис – небезпечне для життя стан, при якому бактерії з током крові поширюються по організму, що може стати причиною поліорганної недостатності і смерті хворого.
Крім того, пролежень може привести до розвитку флегмони, гнійного артриту, контактного остеомієліту підлягає кістки і раневого міаз (інфектаціі рани личинками комах). При розплавленні стінок судин можливо арозівное кровотеча. В окремих випадках в області хронічного, які довго не загоюються пролежня може розвинутися рак шкіри.
Лікування
Лікування всіх пролежнів, навіть невеликих і поверхневих, має проводитися за участю лікаря. Самолікування неприпустимо, оскільки при такому підході можливе подальше прогресування пролежня і розвиток важких ускладнень. До числа основних принципів лікування пролежнів відноситься:
- Відновлення кровотоку в пошкодженій області.
- Заходи, що сприяють відторгненню некротичних мас.
- Заходи, що сприяють загоєнню рани.
Для відновлення кровотоку в області пролежня приймають спеціальні заходи профілактики, про які буде розказано нижче. Для стимуляції відторгнення некротичних мас використовують спеціальні лікарські препарати (клострідіопептідаза + хлорамфенікол). При необхідності в ході первинної обробки ділянки некрозу видаляють за допомогою спеціальних інструментів.
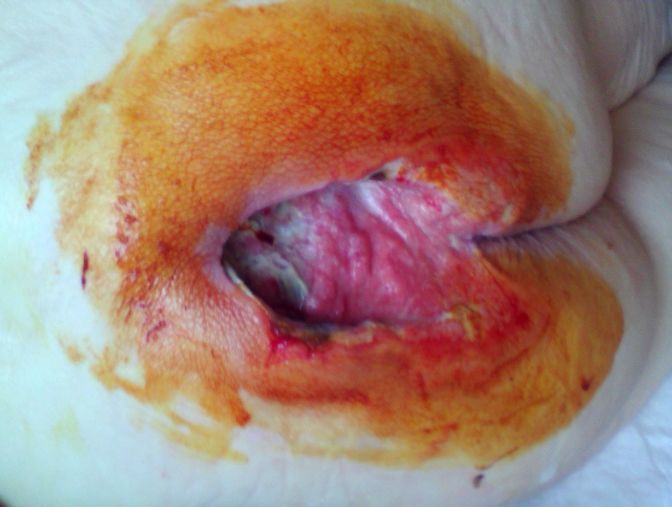
Консервативне лікування пролежнів
Після того, як рана буде повністю очищена від некротичних тканин, проводять перев’язки з альгинатами (спеціальний порошок або серветки для заповнення ран), накладають гидроколлоидная пов’язки і пов’язки з ранозагоювальні препаратами. При ускладненні пролежня бактеріальною інфекцією застосовують місцеві антисептичні та антибактеріальні засоби. Літнім пацієнтам та хворим з важкими пролежнями проводять антибіотикотерапію. Якщо після пролежня утворився великий дефект, може знадобитися шкірна пластика.
Профілактика
- Щоденна перевірка шкіри є обов’язковою процедурою, яка повинна проводитися при догляді за всіма важкими хворими та інвалідами. Необхідно звертати особливу увагу на області кісткових виступів і зони ризику розвитку пролежнів.
- Для профілактики пролежнів слід кожні 2-3 години міняти положення хворого в ліжку, використовувати спеціальні пристосування (надувні круги і т. Д.) І протипролежневі матраци. Всі переміщення пацієнта повинні проводитися з максимальною обережністю, так, щоб не допустити тертя або розтягування шкіри.
- Потрібно використовувати м’яке постільна білизна та одяг з натуральних матеріалів. Бажано, щоб на одязі не було ґудзиків, застібок і інших елементів, здатних створити осередок підвищеного тиску на шкіру.
- Необхідно підтримувати в приміщенні комфортну температуру – не надто низьку, щоб хворий не застудився, і не дуже високу, щоб уникнути зайвого потовиділення і освіти попрілостей, які в подальшому можуть перетворитися в пролежні.
- Постільна білизна повинна своєчасно мінятися, бути сухим і чистим. При необхідності слід використовувати спеціальні гігієнічні засоби (вбираючі пелюшки, памперси, прокладки і т. Д.).
Шкіра лежачих хворих стає тонкою і дуже вразливою до пошкоджень, тому догляд за нею повинен бути дбайливим, делікатним. Небажано використовувати сильнопахнущие і спиртовмісні косметичні засоби, які можуть викликати алергію і роздратування шкіри. Переважно застосовувати спеціальні щадні гігієнічні засоби. Потрібно стежити за тим, щоб шкіра пацієнта завжди залишалася сухою і чистою: протирати його м’яким рушником при підвищеному потовиділенні, максимально швидко видаляти з шкіри природні виділення (кал, сечу), проводити гігієну інтимних зон після кожної дефекації і сечовипускання.
Зміну постільної білизни необхідно виконувати з використанням спеціальних прийомів, перевертаючи хворого і перекочуючи його на чисті простирадла, але ні в якому разі не висмикуючи з-під нього білизну. Слід також стимулювати пацієнта до руху і стежити за тим, щоб його харчування було помірним, збалансованим, багатим мінеральними речовинами і вітамінами, але щодо некалорійним, оскільки через малу рухливості кількість необхідних калорій в таких випадках зменшується.
Читати по темі: Гнійні рани