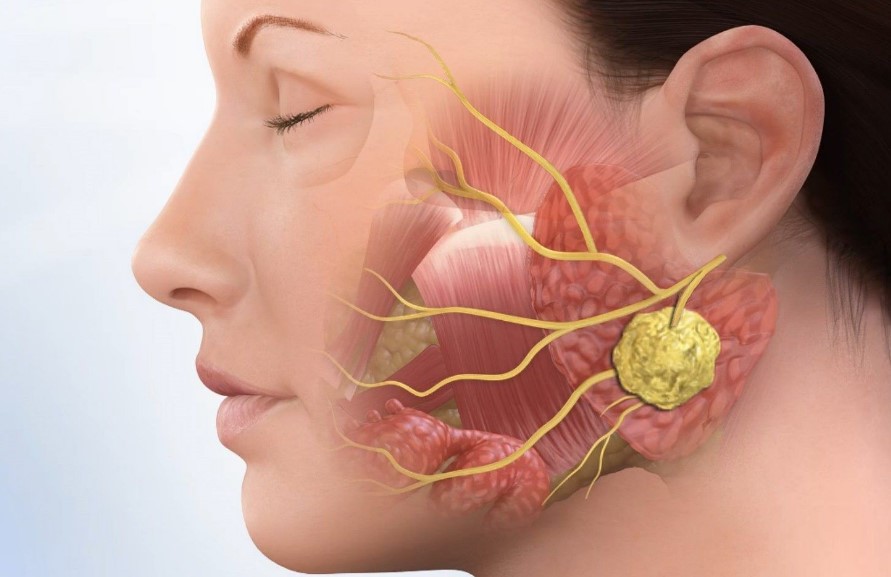
Паратонзіллярний абсцес
22.01.2019Паратонзіллярний абсцес – гостре гнійне запалення околоминдаликовой клітковини. Основні симптоми захворювання – односторонні больові відчуття «рве» характеру, що підсилюються при ковтанні, підвищене слиновиділення, тризм, різкий запах з рота, інтоксикаційний синдром. Діагностика грунтується на зборі анамнестичних відомостей і скарг хворого, результатах фарінгоскопіі, лабораторних та інструментальних методів дослідження. У терапевтичну програму входить антибактеріальна терапія, промивання ротової порожнини антисептичними засобами, хірургічне спорожнення абсцесу, при необхідності – абсцесстонзіллектомія.
Причини паратонзіллярного абсцесу
Основна причина розвитку – проникнення патогенної мікрофлори в тканини, що оточують мигдалики. Паратонзіллярний абсцес рідко діагностується в якості самостійного захворювання. Пусковими факторами є:
- Бактеріальні ураження глотки. Більшість абсцесів околоминдаликовой тканин виникає у вигляді ускладнення гострого тонзиліту або загострення хронічної ангіни, рідше – гострого фарингіту.
- Стоматологічні патології. У деяких пацієнтів хвороба має одонтогенних походження – причиною стає карієс верхніх молярів, періостит альвеолярних відростків, хронічний гінгівіт тощо.
- Травматичні ушкодження. У рідкісних випадках формування абсцесу в прилеглих до мигдалині тканинах відбувається після інфікування ран слизової оболонки цій галузі.
У ролі збудників зазвичай виступають Streptococcus pyogenes, Staphylococcus aureus, не так часто – Escherichia coli, Haemophilus influenzae, різні пневмококи і клебсієли, гриби роду Candida. До факторів, що збільшує ризик розвитку патології, відносяться загальне і місцеве переохолодження, зниження загальних захисних сил організму, аномалії розвитку мигдалин і глотки, тютюнопаління.
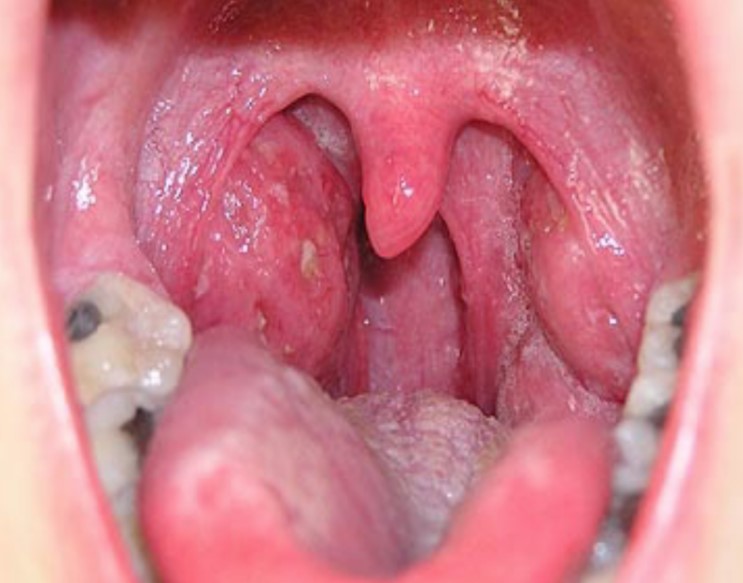
Абсцес мигдалин: як і чим лікувати
Паратонзіллярний абсцес в більшості випадків ускладнює перебіг однієї з форм тонзиліту. Утворенню гнійника верхньої локалізації сприяє наявність більш глибоких крипт у верхній частині мигдалини і існування залоз Вебера, які активно залучаються до процесу при хронічній ангіні. Часті загострення тонзиліту призводять до формування рубців в районі гирла крипт і піднебінних дужок – відбувається зрощення з капсулою мигдалини. В результаті порушується дренування патологічних мас, створюються умови для активного розмноження мікрофлори і поширення інфекційного процесу всередину клітковини. При одонтогенном походження захворювання патогенна мікрофлора проникає в околоминдаликовой тканини разом з струмом лімфи. При цьому ураження піднебінних мигдалин може бути відсутнім. Травматичний паратонзиллит є результатом порушення цілісності слизової оболонки і проникнення інфекційних агентів з порожнини рота безпосередньо вглиб тканин контактним шляхом.
Класифікація
Залежно від морфологічних змін в порожнині ротоглотки виділяють три основні форми паратонзиллярного абсцесу, які також є послідовними стадіями його розвитку:
- Набрякла. Характеризується набряком околоминдаликовой тканин без виражених ознак запалення. Клінічні симптоми часто відсутні. На цьому етапі розвитку захворювання ідентифікується рідко.
- Інфільтраційна. Виявляється гіперемією, місцевим підвищенням температури і больовим синдромом. Постановка діагнозу при цій формі відбувається в 15-25% випадків.
- Абсцедуюча. Формується на 4-7 день розвитку інфільтраційних змін. На цій стадії спостерігається виражена деформація зіву за рахунок масивного флюктуирующего випинання.
З урахуванням локалізації гнійної порожнини прийнято виділяти такі форми патології:
- Передня або передневерхнюю. Характеризується ураженням тканин, розташованих над миндалиной, між її капсулою і верхньою частиною піднебінно-язикової (передній) дужки. Найбільш поширений варіант хвороби, зустрічається в 75% випадків.
- Задня. При цьому варіанті абсцес формується між піднебінно-глоткової (задньої) дужкою і краєм мигдалини, рідше – безпосередньо в дужки. Поширеність – 10-15% від загального числа хворих.
- Нижня. В цьому випадку уражена область обмежена нижнім полюсом мигдалини і латеральної стінкою глотки. Спостерігається у 5-7% пацієнтів.
- Зовнішня або бічна. Виявляється утворенням абсцесу між бічним краєм піднебінної мигдалини і стінкою глотки. Найбільш рідкісна (до 5%) і важка форма патології.
Симптоми паратонзіллярного абсцесу
Перший симптом ураження околоминдаликовой клітковини – різка однобічний біль в горлі при ковтанні. Тільки в 7-10% випадків відзначається двостороннє поразка. Больовий синдром досить швидко стає постійним, різко посилюється навіть при спробі ковтнути слину, що є патогномонічним симптомом. Поступово біль набуває «рве» характер, виникає іррадіація в вухо і нижню щелепу. Одночасно розвивається виражений інтоксикаційний синдром – лихоманка до 38,0-38,5 ° C, загальна слабкість, ниючий головний біль, порушення сну. Помірно збільшуються нижньощелепні, передні і задні групи шийних лімфовузлів. Спостерігається відтік слини з кута рота в результаті рефлекторної гіперсалівації. У багатьох пацієнтів визначається гнильний запах з рота.
Подальше прогресування призводить до погіршення стану хворого і виникнення тонічного спазму жувальної мускулатури – тризму. Цей симптом є характерним для паратонзиллярного абсцесу. Спостерігаються зміни мови, гугнявість. При спробі проковтування рідка їжа може потрапляти в порожнину носоглотки, гортань. Больовий синдром посилюється при повороті голови, змушуючи хворого тримати її нахиленою в бік ураження і повертатися всім тілом. Більшість пацієнтів приймають положення напівсидячи з нахилом голови вниз або лежачи на хворому боці.
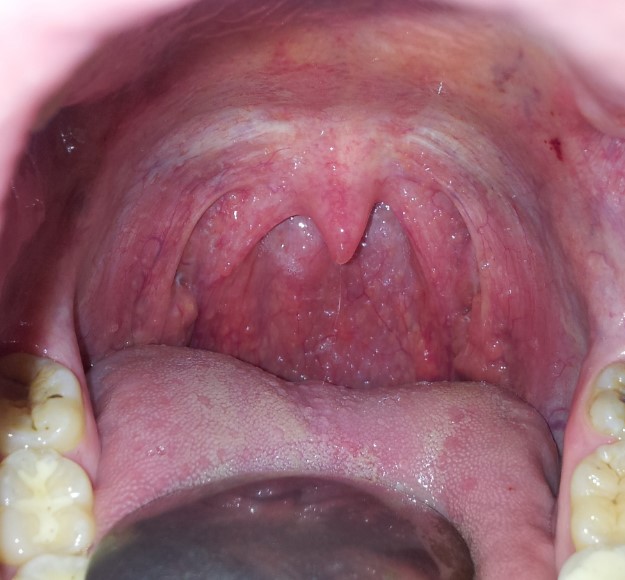
Паратонзіллярний абсцес: причини та діагностика
У багатьох хворих на 3-6 день відбувається мимовільне розтин порожнини абсцесу. Клінічно це проявляється раптовим покращенням загального стану, зниженням температури тіла, незначним зменшенням вираженості тризму і появою домішки гнійного вмісту в слині. При затяжному або ускладненому перебігу прорив відбувається на 14-18 день. При поширенні гнійних мас в окологлоточное простір розтин гнійника може не настати зовсім, стан хворого продовжує прогресивно погіршуватися.
Ускладнення
До найбільш частих ускладнень відносяться дифузна флегмона шиї і медіастиніт. Вони спостерігаються на тлі перфорації бічної стінки глотки і залучення в патологічний процес парафаренгіального простору, звідки гнійні маси поширюються в середостіння або до основи черепа (рідко).
Рідше зустрічається сепсис і тромбофлебіт синуса, що виникає при проникненні інфекції в мозковий кровотік через міндаліковие вени і крилоподібні венозне сплетіння. Аналогічним чином розвиваються абсцеси головного мозку, менінгіт і енцефаліт. Вкрай небезпечне ускладнення – аррозівное кровотеча внаслідок гнійного розплавлення кровоносних судин окологлоточного простору.
Діагностика
Через наявність яскраво вираженої патогномоничной клінічної картини постановка попереднього діагнозу не викликає труднощів. Для підтвердження отоларинголога зазвичай достатньо даних анамнезу і результатів фарінгоскопіі. Повна діагностична програма включає в себе:
- Збір анамнезу і скарг. Найчастіше абсцес утворюється на 3-5 день після лікування гострої спонтанної ангіни або купірування симптомів хронічної форми хвороби. Лікар також акцентує увагу на можливих травмах області ротоглотки, наявності вогнищ інфекції в ротовій порожнині.
- Загальний огляд. Багато пацієнтів надходять до медичного закладу з вимушеним нахилом голови в хвору сторону. Виявляється обмеження рухливості шиї, збільшення регіонарних лімфатичних вузлів, гнильний запах з ротової порожнини і фебрильна температура тіла.
- Фарингоскопия. Найбільш інформативний метод діагностики. Дозволяє візуально визначити наявність флюктуирующего кулястого випинання околоминдаликовой клітковини, покритого гіперемійованою слизовою оболонкою. Часто на його поверхні є невелика ділянка жовтуватого кольору – зона майбутнього прориву гнійних мас. Освіта може викликати асиметрію зіва – зміщення язичка в здорову сторону, відтискування піднебінної мигдалини. Локалізація гнійника залежить від клінічної форми патології.
- Лабораторні тести. В загальному аналізі крові відзначаються неспецифічні запальні зміни – високий лейкоцитоз (15,0 × 109 / л і більше), збільшення ШОЕ. Виконується бактеріальний посів для ідентифікації збудника і визначення його чутливості до антибактеріальних засобів.
- Апаратні методи візуалізації. УЗД області шиї, КТ шиї, рентгенографія м’яких тканин голови та шиї призначаються з метою диференціальної діагностики, виключення поширення патологічного процесу в парафарінгеального простір, середостіння і т. Д.
Патологію диференціюють з дифтерією, скарлатиною, пухлинними захворюваннями, аневризмою сонної артерії. На користь дифтерії свідчить наявність брудно-сірого нальоту на слизових оболонках, відсутність тризму і виявлення паличок Леффлера за даними бак. посіву.
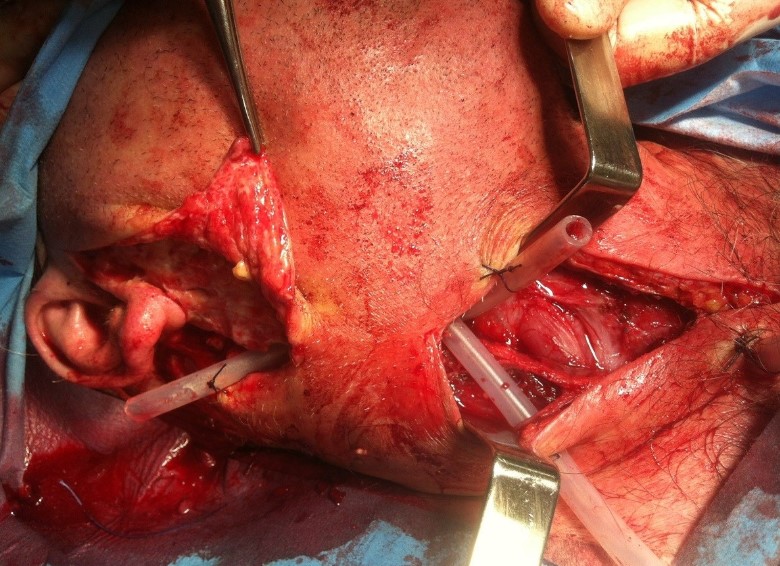
Розтин абсцесу
При скарлатині виявляються мелкоточечние шкірні висипання, в анамнезі присутній контакт з хворою людиною. Для онкологічних уражень характерно збереження нормальної температури тіла або незначний субфебрилітет, відсутність вираженого больового синдрому, повільний розвиток симптоматики. При наявності судинної аневризми візуально і пальпаторно визначається пульсація, синхронізована з ритмом серця.
Лікування паратонзиллярного абсцесу
Основна мета лікування на стадії набряку та інфільтрації – зменшення запальних змін, при утворенні абсцесу – дренування порожнини і санація вогнища інфекції. Через великий ризик розвитку ускладнень все терапевтичні заходи здійснюються тільки в умовах стаціонару. У план лікування входить:
- Медикаментозна терапія. Всім пацієнтам призначають антибіотики. Препаратами вибору є цефалоспорини II-III покоління, амінопеніцилінів, лінкозаміди. Після отримання ре злиттів бактеріального посіву схему лікування коригують з урахуванням чутливості збудника. В якості симптоматичної терапії застосовують жарознижуючі, знеболюючі та протизапальні препарати, іноді проводять інфузійну терапію. Для полоскання ротової порожнини використовують розчини антисептиків.
- Оперативні втручання. При наявності сформованого гнійника в обов’язковому порядку виконують розтин паратонзиллярного абсцесу і дренування порожнини під регіонарної анестезією. При рецидивуючому перебігу хронічної ангіни, повторних паратонзілліта або неефективності попередньої терапії здійснюють абсцесстонзіллектомію – спорожнення гнійника одночасно з видаленням ураженої піднебінної мигдалини.
Читати по темі: Абсцес легені