Черевна вагітність
17.12.2018Черевна вагітність – вагітність, при якій плодове яйце імплантується не в матці, а в черевній порожнині. Факторами ризику є запальні захворювання придатків, операції на репродуктивних органах, тривале використання ВМС, генітальний інфантилізм, пухлини малого тазу, ендокринні порушення і стреси. За своїми проявами до виникнення ускладнень черевна вагітність нагадує звичайну гестації. Існує висока ймовірність розвитку внутрішньої кровотечі і пошкодження органів черевної порожнини. Діагноз виставляють на підставі скарг, анамнезу, даних загального та гінекологічного огляду та результатів інструментальних досліджень. Лікування оперативне.
Причини черевної вагітності
Сперматозоїд проникає в яйцеклітину в ампулярном відділі фаллопиевой труби. В результаті впровадження формується зигота, покрита блискучою оболонкою яйцеклітини. Потім зигота починає ділитися і одночасно просувається по матковій трубі під впливом перистальтичних скорочень і коливань війок трубного епітелію. При цьому недиференційовані клітини ембріона утримуються загальної блискучою оболонкою. Потім клітини поділяються на два шари: внутрішній (ембріобласт) і зовнішній (трофобласт). Ембріон вступає в стадію бластоцисти, потрапляє в порожнину матки і «скидає» блискучу оболонку. Ворсини трофобласта глибоко занурюються в ендометрій – відбувається імплантація.
Первинна черевна вагітність
Черевна вагітність виникає в двох випадках. Перший – якщо плодове яйце на момент імплантації знаходиться в черевній порожнині (первинна черевна вагітність). Другий – якщо зародок спочатку імплантується в матковій трубі, потім відривається по типу трубного аборту, потрапляє в черевну порожнину і повторно імплантується на поверхні очеревини, сальника, печінки, яєчника, матки, кишечника або селезінки (вторинна черевна вагітність). Розрізнити первинну і вторинну форму часто не представляється можливим, оскільки на місці первинної імплантації після відторгнення зародка утворюється рубчик, що не обнаруживающийся при проведенні стандартних досліджень.
Факторами ризику розвитку черевної вагітності є:
- запальні захворювання яєчників і маткових труб,
- спайки і порушення скоротливої здатності труб в результаті хірургічних втручань,
- подовження труб і уповільнення трубної перистальтики при генітальному інфантилізмі,
- механічне здавлення труб пухлинами,
- ендометріоз маткових труб,
- ЕКО і тривале використання внутрішньоматкової спіралі.
Крім того, ймовірність виникнення черевної вагітності збільшується захворюваннях надниркових залоз і щитовидної залози і при підвищенні рівня прогестерону, що уповільнює трубну перистальтику. Деякі автори вказують на можливий зв’язок черевної вагітності з передчасною активізацією трофобласта.
У жінок, що палять ризик виникнення черевної вагітності в 1,5-3,5 рази вище, ніж у некурящих. Це пояснюється зниженням імунітету, порушеннями перистальтических рухів маткових труб і відстроченої овуляцією. Деякі дослідники вказують на зв’язок між черевної вагітністю і стресом.
Стресові ситуації негативно впливають на скоротливу активність фаллопієвих труб, викликаючи антиперистальтические скорочення, в результаті яких зародок затримується в трубі, прикріплюється на її стінці, а потім після трубного аборту повторно імплантується в черевній порожнині.
В останні десятиліття все більш актуальною стає проблема позаматкової вагітності (в тому числі – черевної вагітності) у жінок, що знаходяться в пізньому репродуктивному віці. Потреба побудувати кар’єру, поліпшити своє соціальне і матеріальне становище спонукає жінок відкладати народження дитини. Тим часом, з віком змінюється гормональний фон, перистальтика труб стає менш активною, виникають різні нейровегетативні порушення. У жінок старше 35 років ризик розвитку черевної вагітності в 3-4 рази вище, ніж у жінок, які не досягли віку 24-25 років.
Перебіг черевної вагітності залежить від особливостей місця прикріплення зародка. При імплантації в області з мізерним кровопостачанням плід гине. При прикріпленні в місці з розгалуженою мережею дрібних судин зародок може продовжувати розвиватися, як при звичайній гестації. При цьому ймовірність появи вроджених вад розвитку при черевної вагітності набагато вище, ніж при нормальній гестації, оскільки плід не захищений стінкою матки. Черевна вагітність вкрай рідко донашивается до покладеного терміну. При проростанні великих судин ворсин хоріона виникають масивні внутрішні кровотечі. Інвазія плаценти в тканину паренхіматозних і порожнистих органів стає причиною пошкоджень цих органів.
Симптоми черевної вагітності
До виникнення ускладнень при черевної вагітності виявляються ті ж симптоми, що і при звичайній гестації. На ранніх термінах спостерігаються:
- нудота,
- слабкість,
- сонливість,
- зміна смакових і нюхових відчуттів,
- відсутність менструацій і набухання молочних залоз.
При гінекологічному огляді іноді вдається виявити, що плід знаходиться не в матці, а сама матка збільшена незначно і не відповідає терміну гестації. У деяких випадках клінічну картину черевної вагітності не розпізнають, а тлумачать, як багатоплідної вагітність, вагітність при міоматозному вузлі або вроджені аномалії розвитку матки.
Причини черевної вагітності
В подальшому пацієнтка з черевної вагітністю може пред’являти скарги на болі в нижній частині живота. При пошкодженні дрібних судин спостерігається наростаюча анемія. Клінічні прояви при пошкодженні внутрішніх органів відрізняються великою варіабельністю. Іноді подібні ускладнення при черевної вагітності приймають за загрозу розриву матки, передчасне відшарування плаценти або загрозу переривання гестації. Виражена слабкість, запаморочення, переднепритомні стану, втрата свідомості, потемніння в очах, підвищена пітливість, болі в нижній частині живота, блідість шкіри і слизових свідчать про розвиток внутрішньої кровотечі – екстреної патології, що представляє безпосередню небезпеку для життя вагітної.
Діагностика і лікування черевної вагітності
Рання діагностика черевної вагітності надзвичайно важлива, оскільки дозволяє уникнути розвитку небезпечних ускладнень, усунути загрозу для життя і здоров’я пацієнтки. Діагноз встановлюється на підставі даних гінекологічного огляду та результатів ультразвукового дослідження. Щоб уникнути діагностичних помилок, дослідження починають з ідентифікації шийки матки, потім візуалізують «порожню» матку і плодове яйце, розташоване осторонь від матки. При проведенні УЗД на пізніх термінах черевної вагітності виявляють незвичайну локалізацію плаценти. Плід і плацента не оточені стінками матки.
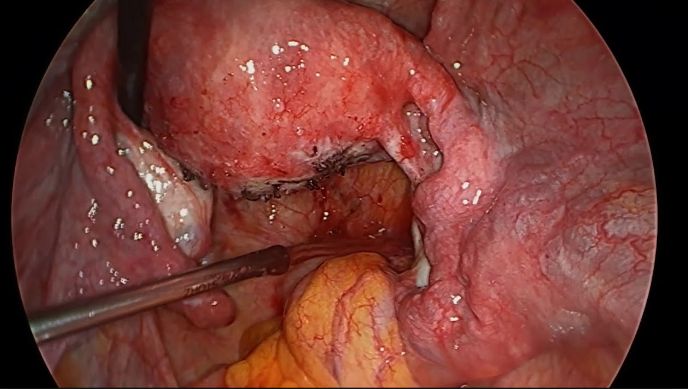
У сумнівних випадках здійснюють лапароскопію – малоінвазивне лікувально-діагностичне втручання, що дозволяє достовірно підтвердити черевну вагітність і в ряді випадків (на ранніх термінах гестації) видалити плодове яйце без проведення об’ємної операції.
На пізніх термінах, при проростанні ворсин плаценти в органи черевної порожнини, потрібно лапаротомія. Обсяг хірургічного втручання при черевної вагітності визначається локалізацією плаценти. Може знадобитися ушивання або резекція органу, накладення кишкового анастомозу і т. д.
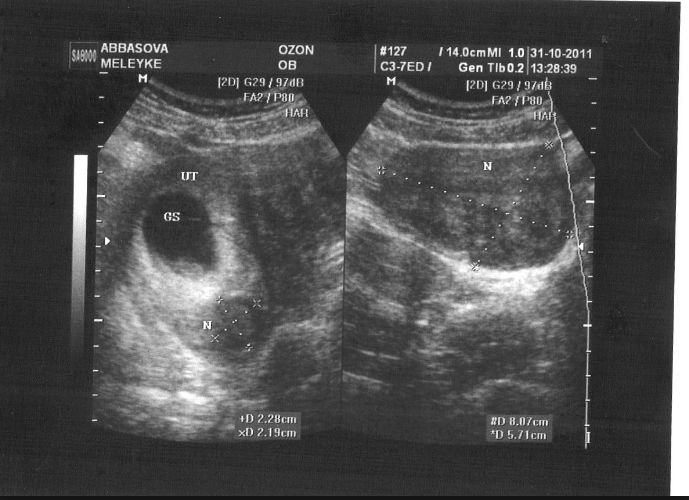
УЗД черевної вагітності
Прогноз для матері при ранньому виявленні та вчасному оперативному лікуванні черевної вагітності зазвичай сприятливий. При пізній діагностиці і розвитку ускладнень існує дуже високий ризик несприятливого результату (смерті в результаті кровотечі, важкого пошкодження внутрішніх органів). Імовірність благополучного доношування черевної вагітності вкрай мала. У літературі описані поодинокі випадки успішного оперативного розродження на пізніх термінах гестації, однак подібний результат розглядається як казуїстичний. Відзначається, що немовлята, що з’явилися на світ в результаті черевної вагітності, часто мають аномалії розвитку.
Читати по темі: Позаматкова вагітність: що має насторожити