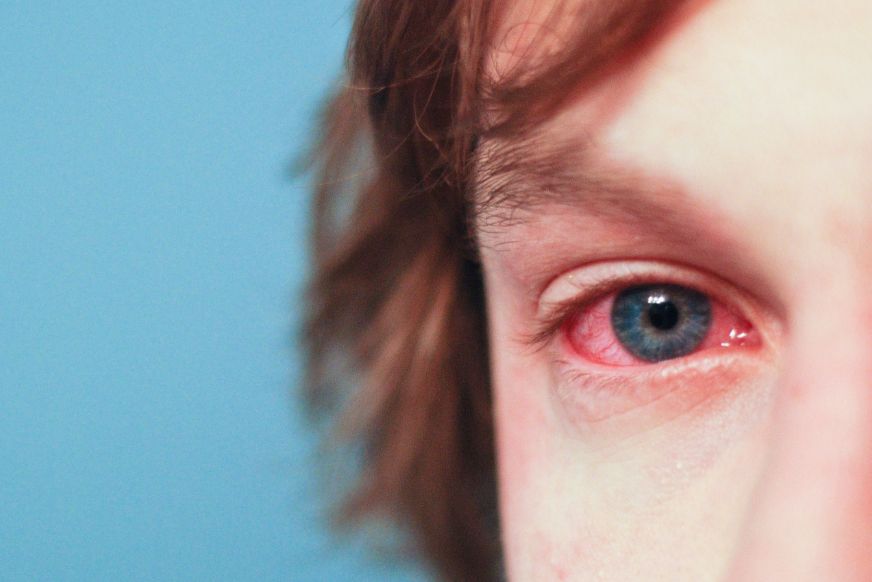
Кератит
15.12.2018Кератити – група запальних уражень рогівки – передній прозорої оболонки ока, що мають різну етіологію, що викликають помутніння рогівки і зниження зору. Для кератиту типовий, так званий рогівковий синдром, який характеризується сльозотечею, світлобоязню, блефароспазмом; відчуття стороннього тіла очі, ріжучі болі, зміна чутливості рогівки, зниження зору. Діагностика кератиту включає проведення біомікроскопії ока, проби з флуоресцеїном, цитологічного і бактеріологічного дослідження мазка з кон’юнктиви і рогівки, постановку імунологічних, алергологічних проб. При виявленні кератиту проводиться етіотропне (противірусну, антибактеріальну, протиалергічну і т. Д.) Лікування. При виразках рогівки показано мікрохірургічне втручання (кератопластика).
Причини кератитів
Найбільше число випадків розвитку кератиту пов’язано з вірусною етіологією. У 70% спостережень збудниками виступають віруси простого герпесу і герпесу Зостера (оперізувального герпесу). Провокувати розвиток кератиту, особливо у дітей, також може аденовірусна інфекція, кір, вітряна віспа.
Наступну велику групу кератитів складають гнійні ураження рогівки, спричинені:
- бактеріальною неспецифічної флорою (пневмококком, стрептококом, стафілококом, диплококком, синьогнійної палички, кишковою паличкою, клебсиеллой, протеєм),
- специфічними збудниками туберкульозу,
- сальмонельозу,
- сифілісу,
- малярії,
- бруцельозу,
- хламідіозу,
- гонореї,
- дифтерії і т.д.
Важка форма кератиту викликається амебної інфекцією – бактерією Acanthamoeba; амебний кератит часто виникає у людей, що носять контактні лінзи, і в довгостроковій перспективі може закінчитися сліпотою. Збудниками мікозного кератиту (Кератомікози) є грибки фузариум, аспергілли, кандиди.
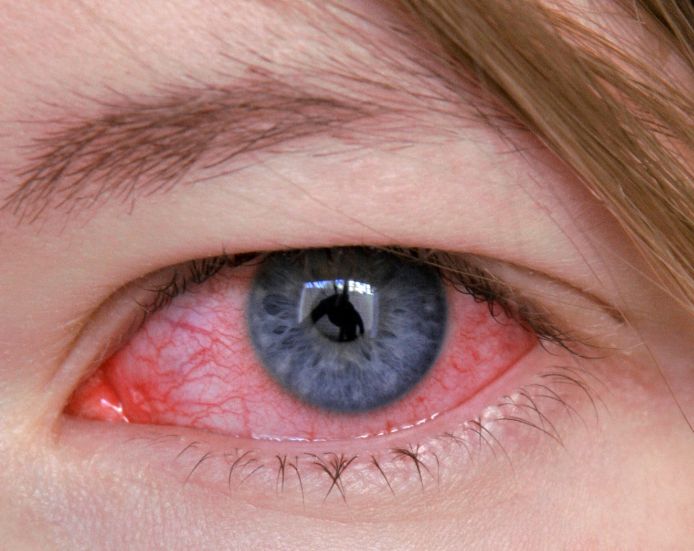
Кератит: що це таке
Кератит може бути проявом місцевої алергічної реакції при полінозу, використанні деяких лікарських препаратів, глистової інвазії, підвищеної чутливості до харчових продуктів або пилку рослин. Імунно-запальне ураження рогівки може спостерігатися при ревматоїдному артриті, вузликовому періартриті, синдромі Шегрена і ін. захворюваннях. При інтенсивній дії на очі ультрафіолетового випромінювання може розвиватися фотокератит.
У більшості випадків виникнення кератиту передує механічна, хімічна, термічна травма рогівки, в тому числі интраоперационное пошкодження рогівки при проведенні очних операцій. Іноді кератит розвивається як ускладнення:
- лагофтальма,
- запальних захворювань повік (блефарити),
- слизової очей (кон’юнктивіт),
- слізного мішка (дакріоциститу) і слізних канальців (каналікулітів),
- сальних залоз століття (мейбоміта).
Однією з поширених причин кератиту служить недотримання правил зберігання, дезінфекції та використання контактних лінз.
Серед ендогенних факторів, що сприяють розвитку кератиту, виділяють виснаження, нестача вітамінів (А, В1, В2, С та ін.), Зниження загальної та місцевої імунної реактивності, розлади обміну (цукровий діабет, подагра в анамнезі).
Патоморфологічні зміни при кератитах характеризуються набряком і інфільтрацією тканини рогівки. Інфільтрати, утворені полінуклерними лейкоцитами, гістіоцитами, лімфоїдними і плазматичними клітинами, мають різну величину, форму, колір, нечіткі межі. У стадії вирішення кератиту відбувається неоваскуляризация рогівки – проростання в оболонку новоутворених судин з кон’юнктиви, крайової петлистой мережі або обох джерел. З одного боку, васкуляризация сприяє поліпшенню трофіки тканини рогівки і прискоренню відновних процесів, з іншого – новоутворені судини в подальшому запустевают і знижують прозорість рогівки.
При тяжкому перебігу кератиту розвиваються некроз, мікроабсцеси, виразки рогівки. Виразкові дефекти в рогівці надалі рубцюються, утворюючи більмо (лійки).
Класифікація кератитів
Кератити класифікуються залежно від етіології, перебігу запального процесу, глибини ураження рогівки, розташування запального інфільтрату і інших ознак.
Залежно від глибини ураження розрізняють поверхневі і глибокі кератити. При поверхневому кератиті в запалення втягується до 1/3 товщини рогівки (епітелій, верхній стромальних шар); при глибокому кератиті – вся строма.
За локалізацією інфільтрату кератити бувають центральними (з розташуванням інфільтрату в зоні зіниці), парацентральная (з інфільтратом в проекції пояса райдужки), і периферійними (з інфільтратом в зоні лімба, в проекції циліарного пояса райдужної оболонки). Чим центральніше розташований інфільтрат, тим сильніше страждає гострота зору під час перебігу кератиту і в його результаті.
За етіологічним критерієм кератити поділяють на екзогенні та ендогенні. До екзогенних форм відносять ерозію рогівки, кератити травматичного, бактеріального, вірусного, грибкового генезу, а також кератити, обумовлені ураженням століття, кон’юнктиви і мейбомієвих залоз (мейбоміевий кератит). У число ендогенних кератитів входять інфекційні ураження рогівки туберкульозної, сифілітичною, малярійній, бруцельозній етіології; алергічні, нейрогенні, гіпо- та авітамінозних кератити. Ендогенні кератити неясної етіології включають нитчастий кератит, що роз’їдає виразку рогівки, розацеа-кератит.
Симптоми кератиту
Загальним проявом, характерним для всіх форм захворювання, служить розвивається при кератиті рогівковий синдром. При цьому виникають різкі болі в оці, непереносимість яскравого денного або штучного світла, сльозотеча, мимовільне змикання століття (рефлекторний блефароспазм), погіршення зору, відчуття стороннього тіла під століттям, перикорнеальная ін’єкція очного яблука.
Рогівковий синдром при кератиті пов’язаний з подразненням чутливих нервових закінчень рогівки утворюється інфільтратом. Крім цього, внаслідок інфільтрації зменшується прозорість і блиск рогівки, розвивається її помутніння, порушується сферичність і чутливість. При нейрогенном кератиті чутливість рогівки і вираженість рогівкового синдрому, навпаки, знижені.
При скупченні лімфоїдних клітин інфільтрат набуває сіруватого відтінку; при переважанні лейкоцитів його колір стає жовтим (гнійний інфільтрат). При поверхневих кератитах інфільтрат може розсмоктатися практично безслідно. У разі більш глибокого ураження на місці інфільтрату утворюються різні по інтенсивності помутніння рогівки, які можуть в різній мірі знижувати гостроту зору.
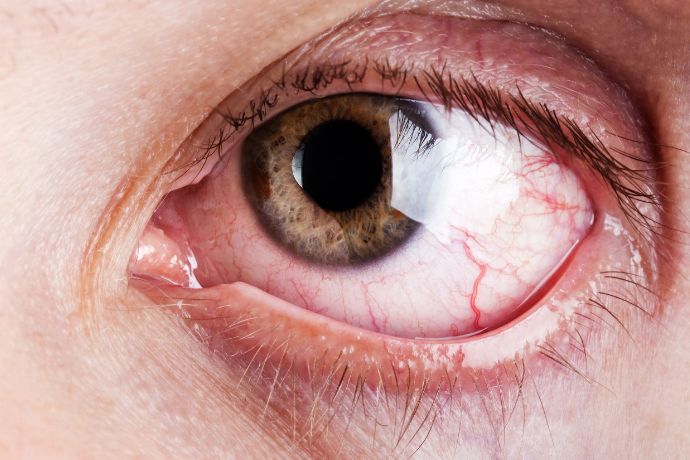
Вірусний кератит
Несприятливий варіант розвитку кератиту пов’язаний з утворенням виразок рогівки. Надалі, при відшаруванні і злущування епітелію, спочатку утворюється поверхнева ерозія рогівки. Прогресування відторгнення епітелію і некроз тканин призводить до формування виразки рогівки, що має вигляд дефекту з каламутним сірим дном, покритим ексудатом. Результатом кератиту при виразці рогівки може бути регрес запалення, очищення і епітелізація виразки, рубцювання строми, що приводить до помутніння рогівки – утворення більма. У важких випадках глибокий виразковий дефект може проникати в передню камеру ока, викликаючи утворення десцеметоцеле – грижі десцеметовой оболонки, прорив виразки, формування передніх синехій, розвиток ендофтальміту, вторинної глаукоми, ускладненої катаракти, невриту зорового нерва.
Кератити нерідко протікають з одночасним запаленням кон’юнктиви (кератокон’юнктивіт), склери (кератосклеріт), судинної оболонки ока (кератоувеит). Нерідко також розвиваються ірит та іридоцикліт. Залучення в гнійне запалення всіх оболонок ока призводить до загибелі органу зору.
Діагностика кератиту
В діагностиці кератиту важливе значення має його зв’язок з перенесеними загальними захворюваннями, вірусними і бактеріальними інфекціями, запаленням інших структур очі, микротравмами очі і т. д. При зовнішньому огляді очі офтальмолог орієнтується на вираженість рогівкового синдрому і місцеві зміни.
Провідним методом об’єктивної діагностики кератиту служить биомикроскопия очі, в ході якої оцінюється характер і розміри ураження рогівки. Товщину рогівки вимірюють за допомогою ультразвукової або оптичної пахіметріі. З метою оцінки глибини ураження рогівки при кератиті проводиться ендотеліальна і конфокальна мікроскопія рогівки. Вивчення кривизни рогівки поверхні здійснюється шляхом проведення комп’ютерної кератометрії; дослідження рефракції – за допомогою кератотопографія. Для визначення корнеального рефлексу вдаються до проведення тесту на чутливість рогівки або естезіометріі.
З метою виявлення ерозій і виразок рогівки показано виконання флюоресцеіновой інстілляціонной проби. При нанесенні на рогівку 1% розчину флюоресцеіна натрію, ерозований поверхню забарвлюється в зеленуватий колір.
Важливу роль для визначення лікувальної тактики при кератиті грає бактеріологічний посів матеріалу з дна і країв виразки; цитологічне дослідження зіскрібка епітелію кон’юнктиви і рогівки; ПЛР, ПІФ, ІФА-діагностика. При необхідності проводяться алергологічні, туберкулінові проби і т. Д.
Лікування кератиту
Лікування кератиту має проводитися під наглядом офтальмолога в спеціалізованому стаціонарі протягом 2-4 тижнів. Загальні принципи фармакотерапії кератитів включають місцеву і системну етіотропну терапію із застосуванням антибактеріальних, противірусних, протигрибкових та ін. Лікарських засобів.
При вірусних кератитах з метою придушення виявленої інфекції застосовуються місцеві інстиляції інтерферону, ацикловіру; закладання мазей (теброфеновой, флореналевой, бонафтоновая, з ацикловіром). Парентерально і всередину призначають імуномодулятори (препарати тимуса, левамізол).
Бактеріальні кератити вимагають призначення антибіотиків з урахуванням чутливості до них збудника у вигляді очних крапель, парабульбарних і субкон’юнктивальних ін’єкцій, у важких випадках – шляхом парентерального введення пеніцилінів, цефалоспоринів, аміноглікозидів, фторхінолонів.
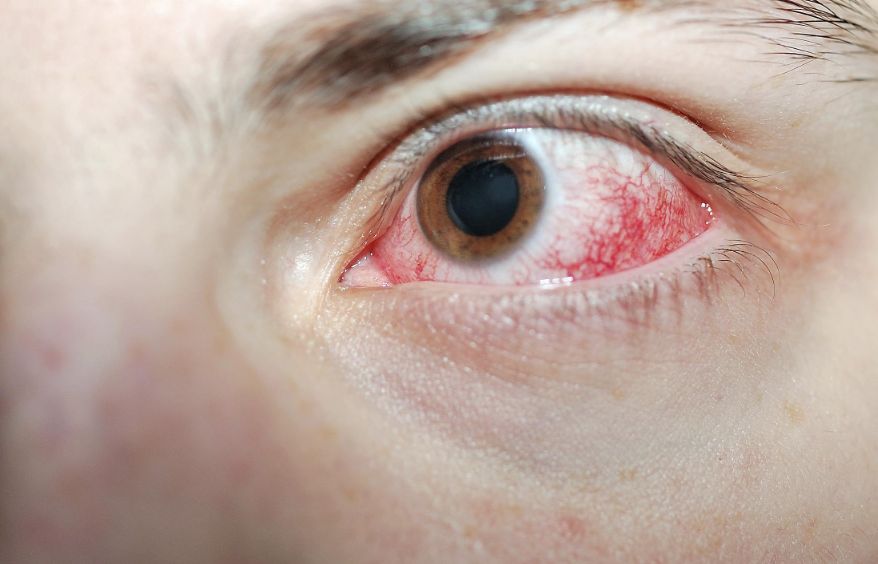
Як визначити і вилікувати травматичний кератит
Лікування туберкульозного кератиту проводять під керівництвом фтизіатра, використовуючи протитуберкульозні хіміопрепарати. При алергічному кератиті призначаються антигістамінні засоби, субкон’юнктивально введення і інстиляції гормональних препаратів. У разі сифілітичного або гонорейного кератиту показана специфічна терапія під наглядом венеролога.
При кератитах різної етіології з метою профілактики вторинної глаукоми показано місцеве застосування мідріатіков (атропіну сульфату, скополамина); для стимуляції епітелізації дефектів рогівки – закопування таурину, нанесення загоюють мазей і т. д. При зниженні гостроти зору призначають фонофорез і електрофорез з ферментами.
Виразки рогівки є підставою для проведення мікрохірургічних втручань: мікродіатермокоагуляціі, лазерокоагуляції, кріоапплікаціі дефекту. У разі різкого зниження зору і з огляду на рубцового помутніння рогівки показано проведення ексімерлазерной процедури видалення поверхневих рубців або кератопластики. При розвитку на тлі кератиту вторинної глаукоми показано лазерне або хірургічне лікування глаукоми. При важких кератитах може знадобитися енуклеація очного яблука.
Читати по темі: Блефарит