Арахноідальная кіста головного мозку
28.01.2019Арахноідальная кіста головного мозку – заповнену цереброспинальной рідиною освіту, що розташоване між дупликатурой арахноидальной оболонки. Може мати вроджену і вторинну природу. Найчастіше протікає латентно, без клінічних проявів. При збільшенні обсягу кіста дебютує симптомами внутрішньочерепної гіпертензії, судорожними пароксизмами і вогнищевим неврологічним дефіцитом. Діагностується в основному за даними МРТ головного мозку. При наростанні клінічних симптомів потрібне хірургічне лікування – дренування кісти, її фенестрація, висічення або шунтування.
Класифікація арахноідальних кіст
Етіологічна класифікація враховує походження арахноідальних церебральних кіст. За своїм походженням вони можуть бути первинними, або вродженими, і вторинними, або набутими. Первинні кісти належать до аномалій розвитку головного мозку, вторинні виникають як наслідок травматичних ушкоджень, запальних процесів або кровотеч, що відбуваються в церебральних оболонках.
- Морфологічно виділяють прості і складні арахноїдальні кісти. У першому випадку порожнину кісти вислана клітинами арахноидальной оболонки, що мають здатність продукувати цереброспінальну рідину. У другому випадку в структуру кісти входять і інші тканини, наприклад, гліальні елементи. Морфологічна класифікація арахноідальних кіст не має актуального значення в практичній неврології, в той час як етіологічна класифікація обов’язково враховується при постановці розгорнутого діагнозу.
- Клінічно арахноїдальні кісти поділяють на прогресуючі і завмерлі. Прогресуючі кісти відрізняються наростанням неврологічної симптоматики, зумовленої збільшенням обсягу кісти. Завмерлі кісти не збільшуються в розмірах і зазвичай мають латентний перебіг. Визначення виду арахноидальной кісти в відповідності з цією класифікацією має першорядне значення для вибору адекватної тактики лікування.
Причини виникнення арахноідальної кісти
Вроджені арахноїдальні кісти формуються внаслідок порушень в процесі внутрішньоутробного розвитку головного мозку. До факторів, що зумовлюють їх освіту, відносяться різні шкідливі впливи на плід, що відбуваються в період вагітності. Це можуть бути внутрішньоутробні інфекції (токсоплазмоз, краснуха, герпес, цитомегалія та ін.), Інтоксикації (професійні шкідливості, алкоголізм, куріння, наркоманія, прийом фармпрепаратів з тератогенним ефектом), радіоактивне опромінення, перегрівання (відвідування вагітною жінкою сауни або лазні, надлишкова інсоляція , звичка приймати гарячі ванни). Кісти, що локалізуються в арахноидальной оболонці, часто відзначаються у пацієнтів з синдромом Марфана і гіпогенезія мозолистого тіла.
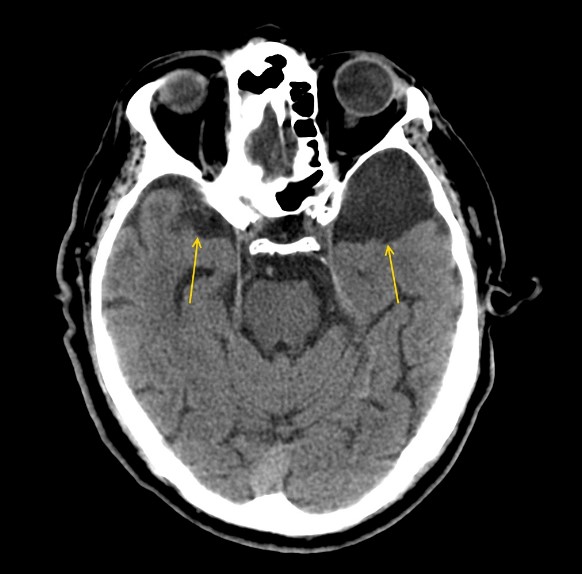
Арахноідальная кіста головного мозку: чим небезпечна
Придбані арахноїдальні кісти виникають після черепно-мозкових травм (струсу головного мозку, забою головного мозку), а також можуть бути наслідком операцій на головному мозку. Формування вторинної кісти можливо після перенесеного менінгіту, арахноїдиту або менінгоенцефаліту. Освіта арахноидальной кісти може спостерігатися після дозволу субарахноїдального крововиливу або субдуральної гематоми. Фактори, здатні спровокувати формування арахноидальной кісти, можуть також викликати прогресуючий зростання обсягу раніше існуючого в арахноидальной оболонці невеликого субклинического кістозного освіти за рахунок гіперпродукції і скупчення в ньому цереброспинальной рідини.
Симптоми арахноідальної кісти
У більшості випадків арахноідальной кіста головного мозку має незначний обсяг і ніяк не проявляє себе клінічно. Вроджена кіста може бути випадковою знахідкою при виконанні нейросонографии через тім’ячко або МРТ головного мозку в зв’язку з іншою интракраниальной патологією. Можливий її клінічний дебют при інфекційному, судинному або травматичному ураженні головного мозку.
При збільшенні кількості знаходиться всередині кісти ліквору і відповідно розмірів самої кісти з’являються симптоми підвищеного внутрішньочерепного тиску і осередкові неврологічні прояви, характер яких залежить від місця розташування кісти. Пацієнта турбують головні болі (цефалгії), періодичне запаморочення, шум у вухах, відчуття «важкої голови», іноді – почуття «пульсації» в голові, нестійкість ходи.
З наростанням обсягу кісти відбувається посилення зазначеної симптоматики. Цефалгия набуває постійний і інтенсивний характер, супроводжується нудотою, тиском на очні яблука, блювотою. Можливі розвиток приглухуватості (падіння слуху), зниження гостроти зору, двоїння або виникнення «плям» в полях зору, оніміння тих чи інших кінцівок, вестибулярна атаксія, дизартрія. Можуть відзначатися геміпарези – зниження м’язової сили в руці і нозі однієї половини тіла. Нерідкі епізоди виникнення судомних нападів і синкопальних станів (непритомності). В окремих випадках спостерігається галлюцинаторний синдром. У дітей з’являється затримка психічного розвитку.
Посилення неврологічної симптоматики свідчить про подальше зростання розмірів арахноидальной кісти і прогресуючому здавленні головного мозку. Значне збільшення обсягу кісти небезпечно можливістю її розриву, що тягне за собою смерть пацієнта. Тривале існування церебральної компресії призводить до незворотних дегенеративних процесів в мозкових тканинах з формуванням стійкого неврологічного дефіциту.
Діагностика арахноідальної кісти
Клініка арахноидальной кісти не має специфічних проявів і відповідає клінічній картині, загальною для більшості об’ємних утворень головного мозку.
- До останніх відносяться внутрішньомозкові і оболонкові гематоми, первинні і метастатичні пухлини мозку, абсцес головного мозку, внутрішньомозкова кіста. Огляд невролога і первинне неврологічне обстеження (електроенцефалографія, реоенцефалографія і луна-енцефалографія) дозволяють встановити наявність интракраниального освіти з внутрішньочерепної гіпертензією та існуючу судомну активність головного мозку. Для уточнення характеру об’ємного утворення і його локалізації необхідно проведення МРТ, СКТ головного мозку або КТ.
- Оптимальним діагностичним методом для розпізнавання арахноідальних кіст виступає МРТ головного мозку з контрастуванням. Використання контрастних речовин дозволяє диференціювати кісту від пухлини головного мозку. Основним критерієм арахноидальной кісти, що відрізняє її від пухлини, є відсутність здатності накопичувати контраст. За допомогою МРТ проводиться диференціальна діагностика з субдуральної гематомою, субарахноїдальним крововиливом, субдуральної гігрома, абсцесом, інсультом, енцефалітом і ін. Церебральними захворюваннями.
Лікування арахноідальної кісти
Завмерлі арахноїдальні кісти з субклінічним перебігом не потребують терапії. Пацієнтам слід рекомендувати спостереження невролога і щорічне проходження МРТ для динамічного контролю розмірів кісти. Прогресуючі арахноїдальні кісти, кісти, що супроводжуються епілепсією і / або значним підвищенням внутрішньочерепного тиску, що не купіруються консервативними методами терапії, підлягають хірургічному лікуванню. Для вирішення питання про доцільність хірургічного лікування арахноидальной кісти і виборі оптимального способу його здійснення проводиться консультація нейрохірурга.

Арахноідальная кіста задньої черепної ямки
При наявності крововиливу в область арахноидальной кісти і при її розриві показано повне висічення кісти. Однак такий метод лікування є високо травматичним і вимагає тривалого відновного періоду. Тому при відсутності ускладнень перевага віддається ендоскопічного втручання з т. Зв. фенестраціі кісти. Операція проводиться через фрезевое отвір і полягає в аспірації вмісту кісти з наступним створенням отворів, що з’єднують порожнину кісти з шлуночком мозку і / або субарахноїдальним простором. У деяких випадках застосовують шунтуючі операцію – кістоперітонеальное шунтування, в результаті якої цереброспінальної рідина з порожнини кісти відтікає в черевну порожнину, де всмоктується. Недоліком подібних операцій є ймовірність порушення прохідності шунта.
Читати по темі: Кіста шиї