Основні причини та симптоми агранулоцитозу
22.01.2019Агранулоцитоз – клініко-гематологічний синдром, в основі якого лежить різке зменшення або відсутність нейтрофілів серед клітинних елементів периферичної крові. Агранулоцитоз супроводжується розвитком інфекційних процесів, ангіни, виразкового стоматиту, пневмонії, геморагічних проявів. З ускладнень часті сепсис, гепатит, медіастиніт, перитоніт. Першорядне значення для діагностики агранулоцитозу має дослідження гемограми, пунктата кісткового мозку, виявлення антинейтрофільних антитіл. Лікування спрямоване на усунення причин, що викликали агранулоцитоз, попередження ускладнень і відновлення кровотворення.
Класифікація агранулоцитоза
В першу чергу, агранулоцитози поділяються на вроджені та набуті. Останні можуть бути самостійним патологічним станом або одним із проявів іншого синдрому. По провідному патогенетическому фактору розрізняють Мієлотоксичні, імунний гаптенового і аутоімунний агранулоцитоз. Також виділяють ідіопатичну (генуинную) форму з невстановленою етіологією.
За особливостями клінічного перебігу диференціюють гострі і рецидивуючі (хронічні) агранулоцитози. Тяжкість перебігу агранулоцитоза залежить від кількості гранулоцитів в крові і може бути легкою (при рівні гранулоцитів 1,0-0,5х109 / л), середньої (при рівні менше 0,5х109 / л) або важкої (при повній відсутності гранулоцитів в крові).
Роль гранулоцитів в організмі
Гранулоцитами називаються лейкоцити, в цитоплазмі яких при фарбуванні визначається специфічна зернистість (гранули). Гранулоцити виробляються в кістковому мозку, тому відносяться до клітин мієлоїдного ряду. Вони складають найчисленнішу групу лейкоцитів. Залежно від особливостей фарбування гранул ці клітини поділяються на нейтрофіли, еозинофіли і базофіли – вони розрізняються за своїми функціями в організмі.
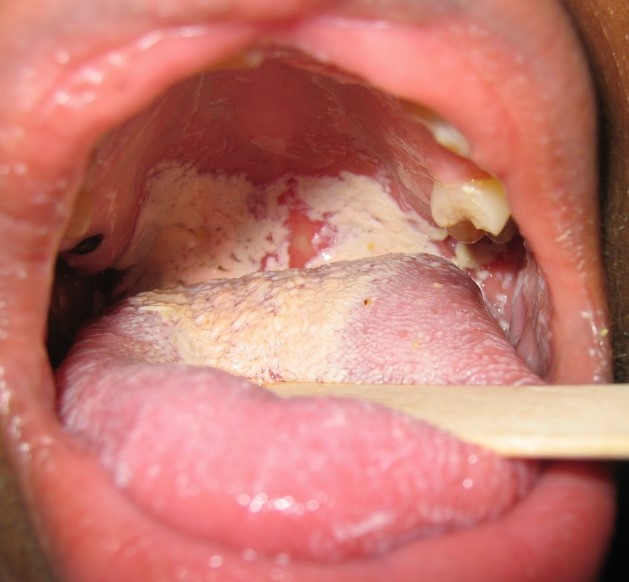
Агранулоцитоз – причини
На частку нейтрофілів доводиться до 50-75% всіх білих кров’яних тілець. Серед них розрізняють зрілі сегментоядерні (в нормі 45-70%) і незрілі паличкоядерні нейтрофіли (в нормі 1-6%). Стан, що характеризується підвищенням вмісту нейтрофілів, носить назву нейтрофіли; в разі зниження кількості нейтрофілів говорять про нейтропенії (гранулоцитопении), а в разі відсутності – про агранулоцитозе. В організмі нейтрофіли виконують роль головного захисного фактора від інфекцій (головним чином, мікробних і грибкових). При впровадженні інфекційного агента нейтрофіли мігрують через стінку капілярів і спрямовуються в тканини до вогнища інфекції, фагоцитируют і руйнують бактерії своїми ферментами, активно формуючи місцевий запальний відповідь. При агранулоцитозе реакція організму на впровадження інфекційного збудника виявляється неефективною, що може супроводжуватися розвитком фатальних септичних ускладнень.
Причини агранулоцитоза
Мієлотоксичні агранулоцитоз виникає внаслідок придушення продукції клітин-попередників мієлопоез в кістковому мозку. Одночасно в крові відзначається зниження рівня лімфоцитів, ретикулоцитів, тромбоцитів. Даний вид агранулоцитозу може розвиватися при впливі на організм іонізуючого випромінювання, цитостатичних препаратів і інших фармакологічних засобів (левоміцетину, стрептоміцину, гентаміцину, пеніциліну, колхіцину, аміназину) і ін.
Імунний агранулоцитоз пов’язаний з утворенням в організмі антитіл, дія яких звернуто проти власних лейкоцитів. Виникнення гаптенового імунного агранулоцитозу провокує прийом сульфаніламідів, НПЗЗ-похідних піразолону (амидопирина, анальгіну, аспірину, бутадіону), препаратів для терапії туберкульозу, цукрового діабету, гельмінтозів, які виступають в ролі гаптенов.
Вони здатні утворювати комплексні сполуки з білками крові або оболонками лейкоцитів, стаючи антигенами, по відношенню до яких організм починає продукувати антитіла. Останні фіксуються на поверхні білих кров’яних тілець, викликаючи їх загибель.
В основі аутоімунного агранулоцитозу лежить патологічна реакція імунної системи, що супроводжується утворенням антинейтрофільних антитіл. Такий різновид агранулоцитоза зустрічається при аутоімунному тиреоїдиті, ревматоїдному артриті, системний червоний вовчак та інших колагенозах. Агранулоцитоз, що розвивається при деяких інфекційних захворюваннях:
- грипі,
- інфекційному мононуклеозі,
- малярії,
- жовтої лихоманки,
- черевний тиф,
- вірусний гепатит,
- поліомієліт та ін.
Також має імунний характер. Виражена нейтропенія може сигналізувати про хронічному лімфолейкозі, апластичної анемії, синдромі Фелти, а також протікати паралельно з тромбоцитопенією або гемолітична анемія. Природжений агранулоцитоз є наслідком генетичних порушень.
Агранулоцитоз – симптоми і лікування
Патологічні реакції, що супроводжують протягом агранулоцитозу, в більшості випадків представлені виразково-некротичними змінами шкіри, слизової оболонки порожнини рота і глотки, рідше – кон’юнктивальної порожнини, гортані, шлунка. Некротичні виразки можуть виникати в слизовій кишечника, викликаючи перфорацію кишкової стінки, розвиток кишкових кровотеч; в стінці сечового міхура і піхви. При мікроскопії ділянок некрозу виявляється відсутність нейтрофілів.
Симптоми агранулоцитоза
Клініка імунного агранулоцитозу зазвичай розвивається гостро, на відміну від мієлотоксичного і аутоімунного варіантів, при яких патологічні симптоми виникають і прогресують поступово. До ранніми маніфестним проявам агранулоцитозу відносяться лихоманка (39-40 ° С), різка слабкість, блідість, пітливість, артралгії. Характерні виразково-некротичний процеси слизової оболонки рота і глотки (гінгівіти, стоматити, фарингіти, ангіни), некротізація язичка, м’якого і твердого піднебіння. Дані зміни супроводжуються саливацией, болем в горлі, дисфагією, спазмом жувальної мускулатури. Відзначається регіонарний лімфаденіт, помірне збільшення печінки і селезінки.
Для мієлотоксичного агранулоцитоза типово виникнення помірного геморагічного синдрому, який проявляється кровоточивістю ясен, носовими кровотечами, освітою синців і гематом, гематурією. При ураженні кишечника розвивається некротична ентеропатія, проявами якої є переймоподібні болі в животі, діарея, здуття живота. При важкій формі можливі ускладнення у вигляді прориву кишечника, перитоніту.
При агранулоцитозе у хворих можуть виникати геморагічні пневмонії, ускладнюються абсцесами і гангреною легені. При цьому фізикальні та рентгенологічні дані бувають вкрай мізерними. З числа найбільш частих ускладнень можливі перфорація м’якого піднебіння, сепсис, медіастиніт, гострий гепатит.
Діагностика агранулоцитоза
Групу потенційного ризику по розвитку агранулоцитозу складають пацієнти, які перенесли важке інфекційне захворювання, які отримують променеву, цитотоксическую чи іншу лікарську терапію, які страждають коллагенозами. З клінічних даних діагностичне значення представляє поєднання гіпертермії, виразково-некротичних уражень видимих слизових і геморагічних проявів.
Найбільш важливим для підтвердження агранулоцитозу є дослідження загального аналізу крові і пункція кісткового мозку. Картина периферичної крові характеризується лейкопенією (1-2х109 / л), гранулоцитопенією (менш 0,75х109 / л) або агранулоцитозом, помірної анемією, при важких ступенях – тромбоцитопенией.
При дослідженні Мієлограма виявляється зменшення кількості миелокариоцитов, зниження числа і порушення дозрівання клітин нейтрофільного паростка, наявність великої кількості плазматичних клітин і мегакаріоцитів. Для підтвердження аутоімунного характеру агранулоцитозу проводиться визначення антинейтрофільних антитіл.
Всім пацієнтам з агранулоцитозом показано:
- проведення рентгенографії легень,
- повторні дослідження крові на стерильність,
- дослідження біохімічного аналізу крові, консультація стоматолога і отоларинголога.
Диференціювати агранулоцитоз необхідно від гострого лейкозу, гіпопластична анемія. Також необхідно виключення ВІЛ-статусу.
Лікування і профілактика агранулоцитоза
Пацієнти з верифікованим агранулоцитозом повинні бути госпіталізовані в відділенні гематології. Хворі поміщаються в палату-ізолятор з асептичними умовами, де проводиться регулярне кварцування, обмежується відвідування, медичний персонал працює тільки в шапочках, масках і бахилах. Ці заходи спрямовані на попередження інфекційних ускладнень. У разі розвитку некротичної ентеропатії здійснюється переведення хворого на парентеральне харчування. Пацієнтам з агранулоцитозом необхідний ретельний догляд за порожниною рота (часті полоскання рота антисептичними розчинами, змазування слизових оболонок).
Що таке агранулоцитоз
Терапія агранулоцитоза починається з усунення етіологічного фактора (скасування мієлотоксичних препаратів і хімічних речовин і т. Д.). Для профілактики гнійної інфекції призначаються неабсорбіруемие антибіотики, протигрибкові препарати. Показано внутрішньовенне введення імуноглобуліну та антистафілококовий плазми, трансфузии лейкоцитарної маси, при геморагічному синдромі – тромбоцитарної маси. При імунному і аутоімунному характері агранулоцитоза призначаються глюкортікоіди в високих дозах. При наявності в крові ЦВК і антитіл проводиться плазмаферез. У комплексному лікуванні агранулоцитоза використовуються стимулятори лейкопоезу.
Профілактика агранулоцитозу, головним чином, полягає в проведенні ретельного гематологічного контролю під час курсу лікування мієлотоксичними препаратами, виключення повторного прийому ліків, раніше викликали у хворого явища імунного агранулоцитозу. Несприятливий прогноз спостерігається при розвитку важких септичних ускладнень, повторному розвитку гаптенового агранулоцитозом.
Читати по темі: Гемобластози: причини та діагностика захворювання