Гіпогонадизм
10.01.2019Гіпогонадизм – синдром, що супроводжується недостатністю функцій статевих залоз і порушенням синтезу статевих гормонів. Гипогонадизм, як правило, супроводжується недорозвиненням зовнішніх або внутрішніх статевих органів, вторинних статевих ознак, розладом жирового і білкового обміну (ожиріння або кахексією, змінами кісткової системи, серцево-судинними порушеннями). Діагностика і терапія гіпогонадизму здійснюється спільною роботою ендокринологів, гінекологів і гінекологів-ендокринологів (у жінок), андрологів (у чоловіків). Основу лікування гіпогонадизму становить замісна гормональна терапія. При необхідності проводиться хірургічна корекція, пластика і протезування статевих органів.
Класифікація гипогонадизма у чоловіків
Гипогонадизм ділиться на первинний і вторинний. Первинний гіпогонадизм викликаний порушенням функції тестикулярной тканини внаслідок дефекту самих яєчок. Хромосомні порушення можуть призводити до аплазії або гіпоплазії тестикулярной тканини, що проявляється відсутністю секреції андрогенів або їх недостатністю для нормального формування статевих органів і вторинних статевих ознак.
Виникнення вторинного гіпогонадизму обумовлено порушенням структури гіпофіза, зниженням його гонадотропної функції або поразкою гіпоталамічних центрів, що регулюють діяльність гіпофіза. Первинний гіпогонадизм, що розвивається в ранньому дитячому віці, супроводжується психічним інфантилізмом, вторинний – психічними розладами.
Розрізняють також гіпогонадотропний, гіпергонадотропний і нормогонадотропною гипогонадизм. Гіпергонадотропний гипогонадизм проявляється первинним ураженням тестикулярной тканини яєчок в поєднанні з підвищеним рівнем гонадотропних гормонів гіпофіза. Гіпогонадотропний і нормогонадотропною гипогонадизм виникають при ураженні гіпоталамо-гіпофізарної системи. Гіпогонадотропний гипогонадизм пов’язаний зі зниженням секреції гонадотропінів, в результаті чого зменшується вироблення андрогенів тестикулярной тканиною яєчок. Нормогонадотропною гипогонадизм викликаний гіперпролактинемією, проявляється нормальним рівнем гонадотропінів і зниженою тестикулярной функцією яєчок.

Гіпогонадизм і чоловічий клімакс
Як первинний, так і вторинний гіпогонадизм можуть бути вродженими і набутими. Проявом гипогонадизма можуть служити деякі форми чоловічого безпліддя (від 40 до 60% всіх випадків чоловічого безпліддя). Залежно від віку розвитку недостатності статевих гормонів розрізняються ембріональна, допубертатна (від 0 до 12 років) і постпубертатная форми гіпогонадизму.
Природжений первинний (гіпергонадотропний) гіпогонадизм зустрічається:
- при анорхізму (аплазії) яєчок;
- при порушенні опущення (крипторхізмі і ектопії) яєчок;
- при істинному хроматінположітельном синдромі Клайнфельтера (поєднує гіпоплазію яєчок, гіаліноз стінок і дисгенез насіннєвихканальців, гинекомастию, часто супроводжується азооспермией (відсутністю сперматозоїдів). Вироблення тестостерону знижується приблизно на 50%.
- при синдромі Шерешевського – Тернера (хромосомної хвороби з характерними порушеннями фізичного розвитку: низькорослі і відсутністю статевого розвитку, рудиментарними семенникамі);
- при Сертолі-клітинному синдромі або синдромі дель-Кастільо (недорозвиненні яєчок при нормальному або підвищеному кількості гонадотропінів). При цьому синдромі сперматозоїди не утворюються, пацієнти безплідні. Фізичний розвиток відбувається за чоловічим типом;
- при синдромі неповної маскулінізації – хибному чоловічому гермафродитизме. Причина – зниження тканинної сприйнятливості до андрогенів.
Набутий первинний гіпогонадизм розвивається в результаті впливу на яєчка внутрішніх або зовнішніх факторів після народження.
- при травмах, пухлинах яєчок і ранньої кастрації – проявляється картиною типового евнухізма – тотальним гипогонадизмом;
- при недостатності гермінативного епітелію (хибному синдромі Клайнфелтера). Характеризується високим ростом, евнухоідний статурою, гинекомастией, недостатньо розвиненими вторинними статевими ознаками, невеликим розміром статевих органів. До пубертатного періоду у пацієнтів розвиваються евнухоідний риси, в подальшому знижена фертильність.
Природжений вторинний (гіпогонадотропний) гіпогонадизм розвивається при станах:
- пов’язаних з пошкодженням гіпоталамуса – ізольована форма з ураженням тільки статевої системи. Характеризується тотальним дефіцитом гонадотропних гормонів, при цьому може спостерігатися дефіцит лютропина або фолитропин;
- при синдромі Каллмена – характеризується недостатністю гонадотропінів, недорозвиненням геніталій і вторинних статевих ознак, зниженням або відсутністю нюху (Гіпосмія або аносмія). Відзначається синдром (часто в поєднанні з крипторхізм), різні пороки розвитку: розщеплення верхньої губи і твердого неба, вкорочення вуздечки язика, асиметрія особи, шестипалість, гінекомастія, серцево – судинні порушення.
- при гипофизарном нанізмі (гіпофізарної карликовості). Відзначається різке зниження соматотропного, лютеїнізуючого, фолікулостимулюючого, тиреотропного і адренокортикотропного гормонів, що проявляється порушенням функції яєчок, надниркових залоз і щитовидної залози. Характеризується недостатністю статевих ознак, карликовим зростом менше 130 см, безпліддям.
- при вродженому пангипопитуитаризма (краніофарингіома), викликаному вродженої пухлиною головного мозку. Розростаючись, вона здавлює тканини гіпофіза, порушуючи його функції. Знижується вироблення гонадотропінів, а також гормонів, що регулюють функції кори надниркових залоз і щитовидної залози. Призводить до відставання фізичного і статевого розвитку дитини.
- при синдромі Меддок – вкрай рідкісною формою гипогонадизма, що виникає при недостатності гонадотропной і адренокортикотропної функцій гіпофіза. Характеризується поступовим наростанням гипокортицизма. Після проходження пубертатного періоду спостерігається недостатність функції статевих залоз – синдром, гипогенитализм (недорозвинення статевих органів і вторинних статевих ознак), зниження лібідо, безпліддя.
Набутий вторинний гіпогонадизм розвивається при:
- адипозогенітальною дистрофії – проявляється ожирінням і гипогенитализмом. Відзначається недостатність функції гіпофіза. Виявляється з 10-12 років. Гіпоталамо-гіпофізарної патології при яскраво виражених клінічних симптомах не спостерігається. Характерні евнухоідний пропорції скелета, зазвичай статева дисфункція і безпліддя. Внаслідок дистрофічних змін в серці і судинній гіпотонії може розвинутися задишка, дискінезія жовчовивідних шляхів, метеоризм.
- синдромі Лоренса – Муна – Барді – Бідля (ЛМББ), синдромі Прадера – Віллі. Синдром ЛМББ проявляється ожирінням, низьким інтелектом, пігментного дистрофію сітківки і полідактилія. Відзначається крипторхізм, гіпоплазія яєчок, гінекомастія, еректильна дисфункція, убоге оволосіння особи, області пахв, лобка, можливі дефекти розвитку нирок. Синдром Прадера – Віллі на відміну від синдрому ЛМББ має множинні аномалії ( «готичне» небо, епікант і ін.), Яскраво виражену м’язову слабкість на тлі зниження кількості андрогенів і гонадотропінів в крові. Обидва синдрому відносять до функціональних порушень гіпофіза і гіпоталамуса.
- гіпоталамічному синдромі внаслідок ураження гіпоталамо-гіпофізарної області в результаті інфекційно-запального, пухлинного процесу, черепно-мозкової травми.
- гіперпролактинемічні синдромі – супроводжує безпліддя і розладів статевої функції, а що виник в дитячому і підлітковому віці, викликає затримку статевого розвитку і гіпогонадизм.
Причини і механізми розвитку гіпогонадизму у чоловіків
Недостатність андрогенів може бути викликана зниженням кількості вироблюваних гормонів або порушенням їх біосинтезу в результаті патології самих яєчок або порушення гіпоталамо-гіпофізарної регуляції.
Етіологічними факторами первинного гіпогонадизму нерідко служать:
- вроджене недорозвинення статевих залоз, що виникає при генетичних дефектах – наприклад, дисгенезия (порушення тканинної структури) насіннєвихканальців; дисгенезия або аплазія яєчок (анорхізм, монорхизм). У виникненні вродженої патології негативну роль грають шкідливі впливи на організм вагітної. До гіпогонадному станом може призводити порушення опущення яєчок.
- токсичний вплив (хіміотерапія злоякісних утворень, органічні розчинники, нітрофурани, пестициди, алкоголь, тетрациклін, гормональні препарати у великих дозах і ін.)
- інфекційні захворювання (епідемічний паротит, коровий орхіт, епідидиміт, деферентит, везикуліт)
променеве ураження (при контакті з рентгенівськими променями, променевої терапії) - придбані пошкодження яєчок – травми, перекрут сім’яного канатика, варикоцеле, заворот яєчок; атрофія і гіпоплазія яєчок після операцій орхіпексії, видаленням грижі, хірургічних втручань на органах мошонки.
Деякі випадки первинного гіпогонадизму є идиопатическими. Сучасна ендокринологія не має достатніх даними про етіологію идиопатического гипогонадизма.
Віковий гіпогонадизм у чоловіків що це
При первинному гіпогонадизмі відбувається зниження рівня андрогенів в крові, розвиток компенсаторної реакції надниркових залоз на гіпоандрогенізацію, зростання продукції гонадотропінів.
До вторинного гіпогонадизму призводять порушення гіпоталамо-гіпофізарної регуляції (запальні процеси, пухлини, судинні порушення, патологія ембріонального розвитку). Розвиток гипогонадизма можуть викликати аденоми гіпофіза, що продукують гормон росту (при акромегалії) або адренокортикотропний гормон (при хворобі Кушинга), пролактінома, післяопераційна або посттравматичний гіпоталамо-гіпофізарна дисфункція, гемохроматоз, процеси старіння, що супроводжуються віковим зниженням рівня тестостерону крові.
При вторинному гіпогонадизмі відзначається низький рівень гонадотропінів, що приводить до зменшення секреції андрогенів яєчками.
Однією з форм чоловічого гіпогонадизму є зниження продукції сперми при нормальному рівні тестостерону, а також вкрай рідкісні випадки зниження рівня тестостерону без зменшення продукції сперми.
Симптоми гіпогонадизма у чоловіків
Клінічні прояви гіпогонадизму обумовлені віком виникнення захворювання і ступенем андрогенної недостатності. Порушення продукції андрогенів у внутрішньоутробному періоді може призводити до розвитку двостатеві зовнішніх статевих органів.
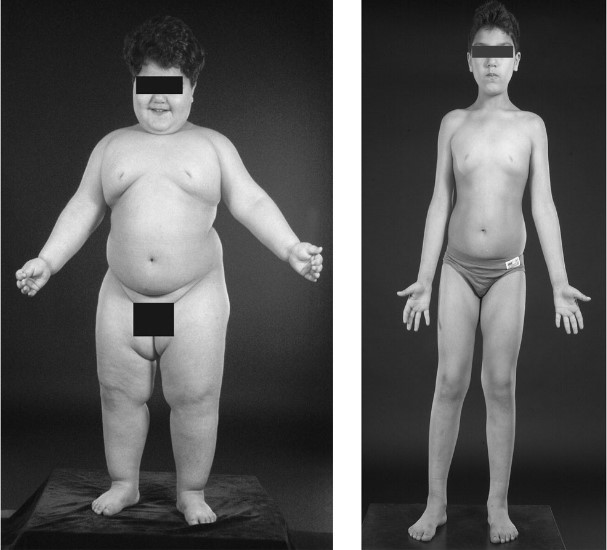
Якщо ураження яєчок відбулося у хлопчиків в допубертатном періоді, відбувається затримка статевого розвитку, формується типовий синдром: непропорційно високий зріст, пов’язаний із запізненням окостеніння епіфізарних (ростових) зон, нерозвинена грудна клітка і плечовий пояс, довгі кінцівки, слаборозвинена скелетні м’язи. Може відзначатися розвиток ожиріння за жіночим типом, істинної гінекомастії, гипогенитализма, що проявляється в малому розмірі статевого члена, відсутності пігментації і складчатости мошонки, гіпоплазії яєчок, недорозвинення передміхурової залози, відсутності оволосіння на обличчі і лобку, недорозвитку гортані, високому голосі.
У випадках вторинного гіпогонадизму часто виникає ожиріння, можлива симптоматика гіпофункції кори надниркових залоз, щитовидної залози, прояви пангипопитуитаризма, відсутність статевого потягу і потенції.
Якщо зниження функції яєчок розвивається після завершення статевого дозрівання, то симптоми гіпогонадизму виражені слабше. Спостерігається зменшення розмірів яєчок, незначне оволосіння обличчя і тіла, жирові відкладення за жіночим типом, втрата еластичності і витончення шкіри, безпліддя, зниження статевої функції, вегетативно-судинні порушення.
Зменшення яєчок спостерігається майже у всіх випадках чоловічого гіпогонадизму (виняток – якщо захворювання почалося недавно). Зменшення розмірів яєчок зазвичай тісно пов’язане зі зменшенням вироблення сперми. При втраті спермопродуцірующей функції яєчок розвивається безплідність з припиненням продукції тестостерону, знижується лібідо, виникає регресія вторинних статевих ознак, еректильна дисфункція, відзначаються генералізовані симптоми (зниження м’язової сили, стомлюваність, загальна слабкість).
Діагностика гіпогонадизму у чоловіків
Грунтується на скаргах пацієнта, даних анамнезу, дослідженні загального статусу з використанням антропометрії, огляді та пальпації геніталій, оцінці клінічних симптомів гіпогонадизму, ступеня статевого дозрівання.
За даними рентгенологічного дослідження оцінюється кістковий вік. Для визначення мінеральної насиченості кісток проводиться денситометрія. При рентгенографії турецького сідла визначаються його розміри і наявність пухлини. Оцінка кісткового віку дозволяє за термінами окостеніння лучезапястного суглоба і кисті досить точно визначити початок статевого дозрівання. Початок статевого дозрівання пов’язують з формуванням сесамоподібні кістки в I п’ястно-фаланговом суглобі (приблизно в 13,5 – 14 років). Про повної статевої зрілості свідчить поява анатомічних синостоз. Ця ознака дає можливість розмежувати допубертатного вік від пубертатного. Оцінюючи кістковий вік, потрібно враховувати можливість більш раннього (для пацієнтів з південних районів) і пізнього (для пацієнтів з північних районів) окостеніння, а також те, що порушення остеогенезу може бути обумовлено і іншими факторами. При допубертатном гипогонадизме відзначається відставання на кілька років «кісткового» віку від паспортного.
Лабораторне дослідження аналізу сперми (спермограма) при гіпогонадизмі характеризується азо- або олігоспермією; іноді еякулят отримати не вдається. Проводиться вимір рівня статевих і гонадотропінів: сироваткового тестостерону (загального і вільного), лютеїнізуючого, фолікулостимулюючого гормону і гонадолиберина, а також антимюлерівського гормону сироватки крові, пролактину, естрадіолу. Зміст тестостерону в крові знижений.
При первинному гіпогонадизмі рівень гонадотропінів в крові підвищений, при вторинному – знижений, іноді їх зміст знаходиться в межах норми. Визначення рівня сироваткового естрадіолу необхідно при клінічно вираженою фемінізації і при вторинному гіпогонадизмі, в разі естрагенпродуцірующіх пухлин яєчок або наднирників. Рівень 17-КС (кетостероидов) в сечі при гіпогонадизмі може бути в нормі або знижений. При підозрі на синдром Клайнфелтера показано проведення хромосомного аналізу. Біопсія яєчок рідко дає інформацію для діагностики, а також оцінки прогнозу або лікування.
Лікування гіпогонадизму у чоловіків
Терапія гипогонадизма здійснюється строго індивідуально, і спрямована на усунення причини захворювання. Мета проведеного лікування полягає в профілактиці відставання статевого розвитку, в подальшому – малігнізації тестикулярной тканини яєчок і безпліддя. Лікування гіпогонадизму має здійснюватися під контролем уролога і ендокринолога.
Лікування гіпогонадизму залежить від його клінічної форми, виразності порушень в гіпоталамо-гіпофізарної і статевої системах, супутніх патологій, часу виникнення хвороби і віку постановки діагнозу. Терапію гипогонадизма починають з лікування основного захворювання. Лікування дорослих пацієнтів полягає в корекції недостатності андрогенів і статевої дисфункції. Безпліддя, яке виникло на тлі вродженого і допубертатного гипогонадизма невиліковно, особливо в разі аспермии.

Як розпізнати гіпогонадизм
У разі первинного вродженого і придбаного гіпогонадизму (при збережених резервах ендокріноцітов в яєчках) застосовується стимулююча терапія: у хлопчиків – негормональними препаратами, а у дорослих пацієнтів – гормональними засобами (невеликі дози гонадотропінів, андрогенів). Якщо у Вас немає можливості яєчок показаний замісний прийом андрогенів (тестостерону) постійно, протягом усього життя. При вторинному гіпогонадизмі і у дітей, і у дорослих необхідно застосовувати стимулюючу гормональну терапію гонадотропінами (при необхідності комбінуючи їх з статевими гормонами). Показано також проведення загальнозміцнюючу терапії, лікувальної фізкультури.
Оперативне лікування гіпогоандізма полягає в трансплантації яєчка, зведення яєчка в разі крипторхізму, при недорозвинений статевого члена – фаллопластіке. У косметичних цілях проводиться імплантація синтетичного яєчка (при відсутності неопустівшегося яєчка в черевній порожнині).
Операції здійснюються з використанням мікрохірургічної техніки з контролем імунологічного і гормонального статусу пацієнта і пересадженого органа. У процесі систематичного лікування гіпогонадизму зменшується андрогенна недостатність: відновлюється розвиток вторинних статевих ознак, частково відновлюється потенції, знижується вираженість супутніх проявів, (остеопорозу, відставання «кісткового віку» і ін.).
Гіпогонадизм у жінок
Жіночий гіпогонадизм характеризується недорозвиненням і гіпофункцією статевих залоз – яєчників. Первинний гіпогонадизм обумовлений або вродженим недорозвиненням яєчників, або пошкодженням їх в період новонародженості. В організмі виникає дефіцит жіночих статевих гормонів, що викликає збільшення продукції гонадотропінів, що стимулюють яєчники в гіпофізі. У сироватці крові відзначається високий рівень фолікулостимулюючого і лютеїнізуючого гормонів (гіпергонадотропний гипогонадизм) і низька концентрація естрогену.
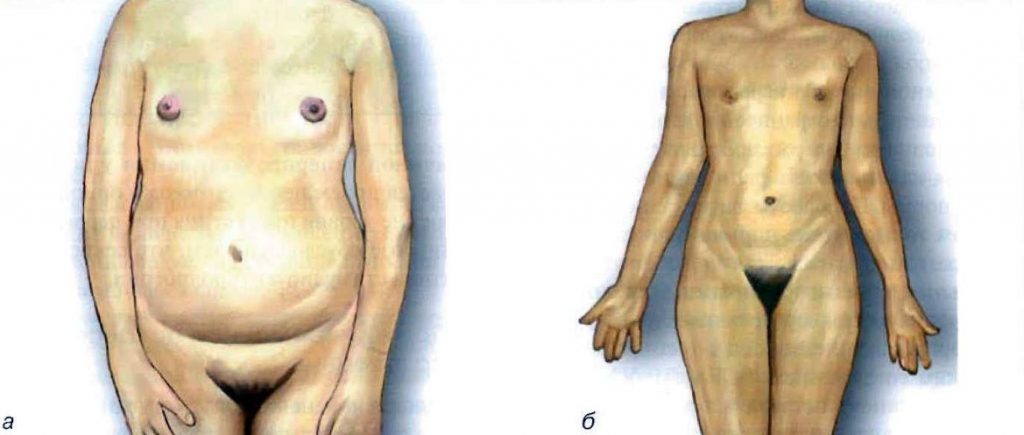
Дефіцит естрогенів викликає недорозвинення і атрофічні зміни жіночих статевих органів, молочних залоз, первинну аменорею. Якщо порушення в яєчниках виникло в допубертатного період, то вторинні статеві ознаки відсутні.
Причинами первинного гіпергонадотропний гипогонадизма є вроджене генетичне порушення (синдром Шерешевського-Тернера), вроджена гіпоплазія яєчників, інфекційні процеси (сифіліс, туберкульоз, епідемічний паротит), іонізуюче випромінювання (променеве, рентгенівське), оперативне видалення яєчників, аутоімунне ураження яєчників (аутоімунний оофорит), синдром тестикулярной фемінізації (вроджене стан, при якому зовнішній вигляд людини відповідає жінці при чоловічому генотипі), синдром полікістозних яєчників.
Діагностика і лікування жіночого гіпогонадизму
Вторинний жіночий гіпогонадизм (гіпогонадотропний) виникає при гіпоталамо-гіпофізарної патології, характеризується дефіцитом або повним припиненням синтезу і секреції гонадотропінів, що регулюють функцію яєчників. Розвивається внаслідок запальних процесів в головному мозку (енцефаліт, менінгіт, арахноїдит), що ушкоджує, пухлин головного мозку і супроводжується зниженням стимулюючої дії гонадотропінів на функцію яєчників.
Симптоми гипогонадизма у жінок
Один з основних симптомів гіпогонадизму в дітородному періоді – порушення менструального циклу і аменорея. Недолік жіночих статевих гормонів веде до недорозвинення статевих ознак: геніталій, молочних залоз, порушення відкладення жирової клітковини за жіночим типом, мізерного оволосіння. Якщо захворювання вроджене, або воно виникло в ранньому дитячому віці, то вторинні статеві ознаки відсутні. Характерні вузький таз і плоскі сідниці. Якщо гипогонадизм розвинувся в пуберантного періоді, статеві ознаки, які вже встигли розвинутися, зберігаються, але менструації припиняються, тканини жіночих геніталій піддаються атрофії.
Діагностика гіпогонадизму у жінок
При гіпогонадизмі спостерігається помітне зниження вмісту естрогенів в крові, підвищення рівня гонадотропінів (фолікулостимулюючого і лютеїнізуючого гормонів). Ультразвукове дослідження виявляє матку, зменшену в розмірах (гіпоплазія матки), зменшені яєчники. Рентгенографія виявляє остеопороз або затримку формування скелета.
Лікування гіпогонадизму у жінок
При первинному гіпогонадизмі у жінок призначається медикаментозна замісна терапія жіночими статевими гормонами (етинілестрадіолом). У разі настання менструальноподібна реакції, призначають комбіновані оральні контрацептиви, що містять два типи гормонів – естрогени і гестагени. Жінкам після 40 років призначають естрадіол + ципротерон, естрадіол + норетістерон. Замісна гормональна терапія протипоказана при злоякісних пухлинах молочних залоз і статевих органів, серцево – судинних захворюваннях, хворобах нирок, печінки, тромбофлебіті і ін.
Прогноз для життя при гіпогонадизмі – сприятливий. Профілактика гипогонадизма полягає в медико-санітарній освіті населення, спостереженні вагітних жінок і охорони їх здоров’я.
Читати по темі: Вузловий зоб