Пістін’єкційний абсцес
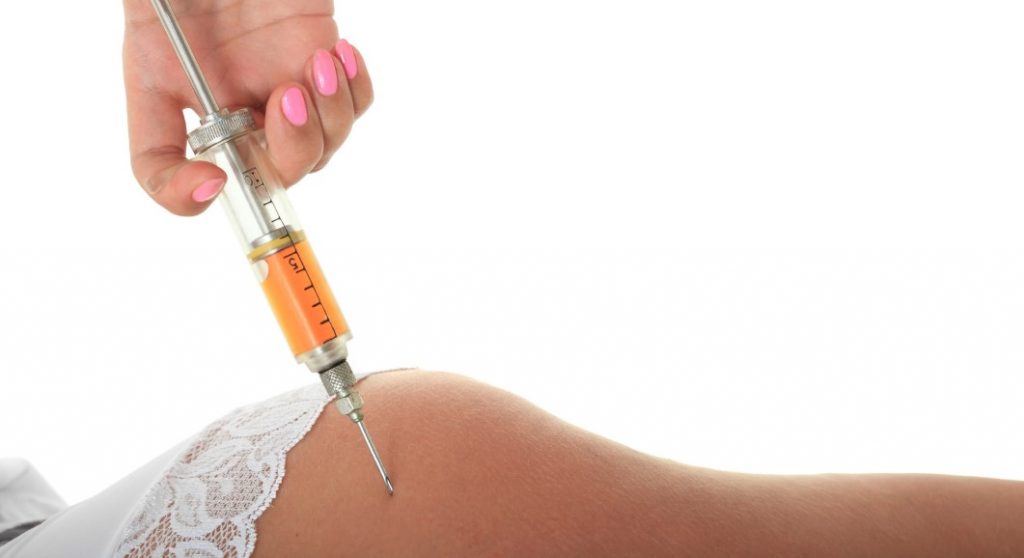
22.01.2019Пістін’єкційний абсцес – це обмежений гнійно-запальний осередок в місці ін’єкційного введення лікарського препарату. Для абсцесу характерно поява локального набряку і почервоніння шкіри, поступово збільшується в об’ємі ущільнення, наростання болю розпирала характеру, флуктуація. Діагноз ставиться на підставі анамнезу і клінічної картини (поява гнійно-запального вогнища в місці проведення внутрішньом’язових і внутрішньовенних ін’єкцій), даних УЗД, МРТ м’яких тканин. На стадії інфільтрації ефективно консервативне лікування. Сформувався абсцес розкривають хірургічним шляхом і дренують.
Причини
Для формування Постін’єкційних вогнища нагноєння недостатньо одного лише попадання бактерій в тканини. Імунна система людини здатна впоратися з незначною кількістю патогенних і умовно-патогенних мікроорганізмів, що подолали захисний бар’єр шкіри. Для розвитку абсцесу повинні бути присутніми інші сприяють фактори:
- Висока патогенність мікроорганізмів. Різні види бактерій мають різну швидкість ділення клітин і здатність протистояти імунній системі. Золотистий стафілокок або синьогнійна паличка частіше викликають формування Постін’єкційних абсцесу, ніж умовно-патогенні види, складові мікрофлору шкіри.
- Ослаблення імунітету. Може бути наслідком банального сезонного ГРВІ або серйозного супутнього захворювання. Імовірність розвитку абсцесів вище у хворих на цукровий діабет, тяжкі серцево-судинні, ендокринні, інфекційні захворювання.
- Локальне порушення кровообігу. Цьому сприяє одномоментне введення значних обсягів розчину в м’яз (більше 5 мл), одночасне введення декількох препаратів в одну сідницю. Першою ознакою абсцедирования є значне ущільнення в місці уколів. Ризик Постін’єкційних нагноєння підвищується у лежачих хворих, пацієнтів з пролежнями.
- Местнораздражающєє дію ліків. Спровокувати гнійне розплавлення тканин здатні не тільки бактерії, але і хімічні речовини. Помилкове внутрішньом’язове введення препаратів, призначених для внутрішньовенних або підшкірних вливань, може викликати некроз і запалення. Індивідуальну реакцію може дати препарат, який дозволений для внутрішньом’язового застосування, але не підходить конкретному пацієнтові.
- Порушення техніки ін’єкцій. Факторами розвитку постін’єкційних ускладнень служать недотримання правил асептики і антисептики, використання неправильного розчинника, занадто швидке введення розчинів, несумісність різних лікарських засобів. Одним з наслідків неправильної техніки може стати пошкодження судин різного діаметра голкою. Згустки крові є субстратом для розмноження мікроорганізмів і формування Постін’єкційних абсцесу.
В основі розвитку запальної реакції лежить вихід з пошкоджених і загиблих клітин в позаклітинне середовище великої кількості лізосомальних ферментів, які змінюють обмін речовин в патологічному вогнищі. У зоні некрозу обмін речовин сповільнюється, а в прилеглих до нього областях різко посилюється, що призводить до підвищення споживання кисню і поживних речовин, розвитку ацидозу внаслідок накопичення недоокислених продуктів: молочної, піровиноградної та інших кислот.
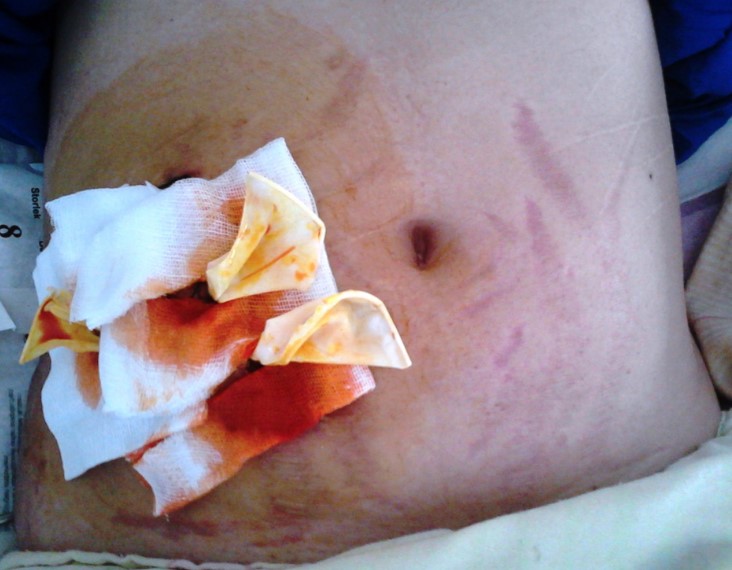
Абсцес від уколів
Кровопостачання патологічного вогнища змінюється: посилюється приплив крові і сповільнюється відтік. Цим пояснюється почервоніння ураженої області. Кровоносні судини розширюються, підвищується проникність капілярів для плазми крові і клітин. У тканини виходять лейкоцити, макрофаги. Локальний приплив рідини призводить до формування набряку. Здавлювання нервових закінчень провокує больові відчуття. Це етап інфільтрату, коли у вогнищі запалення гною ще немає. При сприятливих умовах на етапі інфільтрації зміни оборотні.
На етапі абсцедирования відмерлі тканини і загиблі клітини імунної системи утворюють гній. Постін’єкційних абсцес розташовується в центрі вогнища запалення. Згустки гною відмежовані від здорових тканин Грануляційна валом. Гній розсмоктується. Усунути запалення можна лише в тому випадку, якщо створити умови для відтоку вмісту абсцесу.
Симптоми пістін’єкційного абсцесу
Патологічний осередок формується протягом декількох днів. Початок захворювання може пройти непоміченим для пацієнта в зв’язку з незначним ступенем вираженості симптомів. Замаскувати перші прояви розвивається гнійного запалення можуть болю і припухлість місць ін’єкції, обумовлені фізіологічною реакцією на введення ліків. Розмежувати формування запального інфільтрату і нормальну для внутрішньом’язових ін’єкцій реакцію можна при уважному ставленні до своїх відчуттів.
Біль після уколу відразу різка розпирає, потім ниючий. Інтенсивність її досить швидко зменшується. Біль при зреющем абсцессе постійно посилюється. У нормі ущільнення після уколів досить рівномірний, температура його не відрізняється від температури оточуючих областей, шкіра над ущільненням звичайного кольору.
Приєднання запальної реакції знаменується помітним локальним підвищенням температури. Наростання набряку і болю в сідниці призводить до того, що на ураженій стороні неможливо сидіти. Неприємні відчуття посилюються при ходьбі і виконанні інших рухів. Натискання на область абсцесу різко болісно, тоді як звичайне ущільнення можна обмацати, не провокуючи у пацієнта виражених неприємних відчуттів.
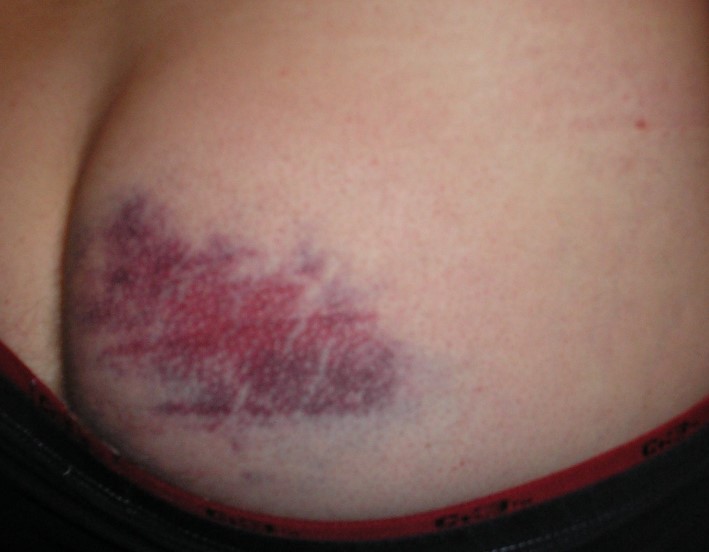
Абсцес після ін’єкції
Для Постін’єкційних абсцесу характерна лихоманка з підвищенням температури тіла до 39-40оС. Однак орієнтуватися тільки на цей симптом не варто. Якщо запальний осередок розвивається на тлі триваючих ін’єкцій нестероїдних протизапальних засобів, що володіють знеболюючим і жарознижувальну дію, то гіпертермія відсутня.
Ускладнення
Бурхливий розвиток інфекції в осередку може спровокувати утворення набряків гною в міжм’язові простору. Поширення бактерій в тканинах викликає розвиток великих флегмон сідниці, стегна, плеча. Існує небезпека формуванням які довго не загоюються свищів м’яких тканин і ректальних фістул. Прорив гною в кровоносне русло стає причиною сепсису, перикардиту, остеомієліту, ДВС-синдрому – в цих випадках навіть при призначенні адекватного лікування результат для пацієнта може бути несприятливим.
Діагностика
Постановка діагнозу не викликає у консультує хірурга складнощів. Характерна пентада ознак запалення (почервоніння, набряк, болі, підвищення температури, порушення функції) в місці виконання ін’єкцій дозволяє швидко визначитися з характером патологічного процесу. Позитивний симптом флуктуації свідчить про наявність рідини в осередку, що є показанням до проведення хірургічної операції. Для підтвердження діагнозу Постін’єкційних абсцесу в сумнівних випадках проводять:
- УЗД абсцесу. У трьох випадках з чотирьох скупчення гною локалізується в товщі м’язи і міжм’язової проміжках і тільки в 25% випадків в підшкірній клітковині. Форма гнійної порожнини овальна. Її найбільший радіус розташований паралельно осі тіла. УЗД м’яких тканин дозволяє розмежувати інфільтрацію і нагноєння при глибокому розташуванні патологічного вогнища в тканинах, виявити затекло і «кишені», які можуть залишитися непоміченими в ході хірургічної операції.
- МРТ ураженої області. Призначається в тих випадках, коли інформативність УЗД недостатня для постановки правильного діагнозу. На знімках, отриманих методом магнітно-резонансної томографії, візуалізуються м’які тканини, кістки, внутрішні органи досліджуваної області. Це дозволяє виявити патологічні зміни, провести диференціальну діагностику, виявити ускладнення.
- Лабораторні тести. З метою підбору ефективного антибактеріального препарату може бути виконаний посів вмісту гнійника на флору і її чутливість до антибіотиків. В обов’язковому порядку виконується загальний і біохімічний аналізи крові, загальний аналіз сечі для виключення патології з боку внутрішніх органів.
Лікування пістін’єкційного абсцесу
Підходи до лікування абсцесів на етапах інфільтрації і нагноєння кардинально різняться. У першому випадку показана консервативна терапія, у другому – хірургічна операція. Основні принципи консервативного місцевого лікування інфільтратів можуть бути з успіхом застосовані для швидкого розсмоктування постін’єкційні ущільнень, що не мають ознак запалення.
- Загальне лікування. Його обсяг визначається лікарем виходячи з клінічної картини. Протизапальні препарати та антибіотики націлені на дозвіл запального процесу. Додатково може бути призначена інфузійна терапія для боротьби з інтоксикацією.
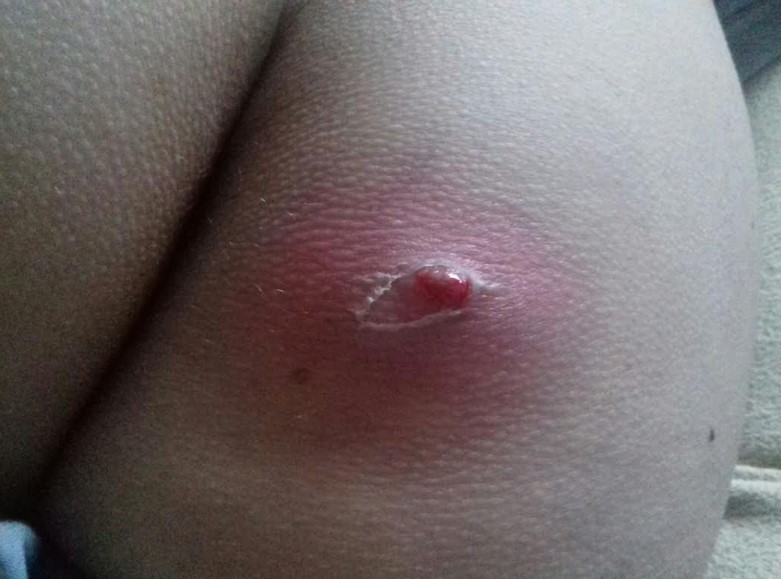
Лікування абсцесу гомеопатією
- Місцева терапія. Передбачає нанесення на уражену область мазі Вишневського або використання компресів з димексидом. На початкових етапах допускається виконання йодної сітки. Якщо поліпшення стану не настає протягом доби, доцільно використовувати більш ефективні препарати.
- Фізіотерапія. Всі теплові впливу під забороною. Ефективні електрофорез протизапальних засобів, диадинамические струми. Фізіотерапевтичні процедури призначаються одночасно з місцевим і загальним протизапальною лікуванням.
- Хірургічна операція. Розтин і дренування гнійної порожнини проводиться під місцевим знеболенням. Під загальним наркозом операція виконується при розташуванні Постін’єкційних абсцесу глибоко в тканинах. У післяопераційному періоді проводиться загальне і місцеве консервативне лікування, призначаються фізіотерапевтичні процедури.
Читати по темі: Пародонтальний абсцес